Termi leukemia viittaa veren muodostavan järjestelmän erilaisiin syöpiin (”verisyöpä”). Kaikilla on yhteistä, että rappeutuneet valkosolut (leukosyytit) lisääntyvät hallitsemattomasti. Nimi ehdottaa tätä: ”Leukemia” tarkoittaa ”valkoista verta”. Lue lisää leukemian oireista, syistä, hoidosta ja ennusteesta täältä!
Leukemia: lyhyt kuvaus
- Mikä on leukemia? Hematopoieettisen järjestelmän syöpien ryhmä. Kutsutaan myös ”verisyöväksi” tai ”leukoosiksi”.
- Yleiset muodot: Akuutti myeloidileukemia (AML), akuutti lymfoblastinen leukemia (ALL), krooninen myeloidleukemia (CML), krooninen lymfaattinen leukemia (CLL, itse asiassa lymfooman muoto)
- Mahdolliset oireet: Väsymys ja väsymys, heikentynyt tehokkuus, nopea väsymys, viat, taipumus verenvuotoon ja mustelmiin (hematooma), taipumus infektioihin, epäselvän alkuperän kuume, painonpudotus, yöhikoilu jne.
- taajuus: Saksassa leukemiaa tarttuu vuosittain 13 700 ihmistä, yleensä 60–70-vuotiaita. Miehet kärsivät hiukan enemmän kuin naiset. Noin neljä prosenttia potilaista on alle 15-vuotiaita lapsia.
- Hoitovaihtoehtoja: leukemian tyypistä ja vaiheesta riippuen; esim. Kemoterapia, tyrosiinikinaasiestäjät, interferonit, monoklonaaliset vasta-aineet, sädehoito, kantasolujen siirrot jne.
- ennuste: Akuutti leukemia on usein parannettavissa, jos se havaitaan ja hoidetaan hyvissä ajoin. Kroonisessa leukemiassa terapia voi pidentää monien potilaiden eloonjäämistä. Paraneminen on tässä mahdollista enintään korkean riskin kantasolujen siirrolla.
Leukemia: oireet
Leukemia voi yhtäkkiä ilmaantua oireilla ja ajaa nopeasti. Lääkärit puhuvat sitten akuutti leukemia, Muissa tapauksissa verisyöpä kehittyy hitaasti ja hitaasti. Sitten se on kysymys krooninen leukemia.
Akuutti leukemia: oireet
Akuutin leukemian oireet kehittyvät suhteellisen nopeasti. Sekä akuutin lymfoblastisen leukemian (ALL) että akuutin myeloidisen leukemian (AML) oireita ovat:
- vähentynyt tehokkuus
- jatkuva kuume
- öinen hikoilu
- väsymys
- laihtuminen
- Luu- ja nivelkipu (etenkin ALL-lapsilla)
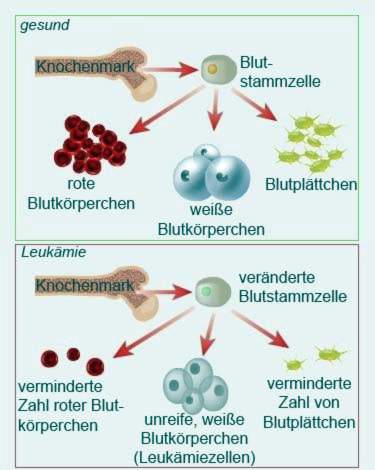
Potilaan ruumis tuottaa suuria määriä epäkypsiä valkosoluja (Leukosyytit). Ne syrjäyttävät terveet verisolut, ts. Kypsät leukosyytit, punasolut (erytrosyytit) ja verihiutaleet (trombosyytit). Tämä aiheuttaa enemmän leukemiamerkkejä. Samoin punaisten verisolujen puute anemia (Anemia). Uhrit kärsivät esimerkiksi seuraavista:
- kalpeus
- sydämentykytys
- hengästyneisyys
- huimaus
Verihiutaleiden puute akuutissa leukemiassa aiheuttaa sen usein lisääntynyt verenvuoto taipumus, Esimerkiksi potilailla on usein verenvuotoja ikenistä tai nenästä. Jos loukkaantunut, haavan verenvuoto pysähtyy tavallista kauemmin. Lisäksi potilaat lisääntyvät mustelmia (Hematooma) – toinen tyypillinen merkki. Jos verihiutalevaje on vakava (trombosytopenia), iholla esiintyy punaisia verenvuotoja, joita kutsutaan petekseiksi.
Leukemia voi myös heikentää tartunnan torjuntaa. Seurauksena potilaat kärsivät usein itsepäiset infektiot kuten huonosti paraneva tulehdus suuontelossa. Syy: Potilaan ruumiissa on liian vähän toimivia valkosoluja – ja näitä käytetään yleensä tartunnan torjumiseen. Leukemian immuunijärjestelmä on siten kokonaan heikentynyt.
Muita mahdollisia leukemiaoireita ovat:
- kivuttomat turvonneet imusolmukkeet
- laajentunut maksa ja perna
- ihottumat
- ikenen liikakasvua
Krooninen leukemia: oireet
Krooninen leukemia alkaa salaperäisesti. Ensimmäisten kuukausien tai jopa vuosien aikana monilla potilailla ei ole valituksia. Jotkut ilmoittavat vain yleisiä oireita, kuten väsymys ja heikentynyt suorituskyky. Näitä ei yleensä tunnusteta leukemian oireiksi. Siksi suurin osa potilaista ei mene lääkärin puoleen. Ainoa edistyneessä vaiheessa krooninen leukemia kehittää oireita, jotka muistuttavat akuuttia kulkua.
kun Krooninen myelogeeninen leukemia (CML) On kolme vaihetta, joissa tauti muuttuu yhä aggressiivisemmaksi. Tämän osoittavat myös leukemiamerkit:
- Krooninen vaiheTässä valkosolujen lukumäärä on epänormaalisti kohonnut (leukosytoosi) ja perna on laajentunut (splenomegalia). Jälkimmäinen voi aiheuttaa painetta vasemmassa ylävatsassa. Muita leukemiaoireita tässä vaiheessa ovat väsymys ja heikentynyt suorituskyky.
- Kiihdytysvaihe (siirtymävaihe): Valkosolujen lukumäärä kasvaa edelleen. Samaan aikaan punasolujen ja verihiutaleiden määrä vähenee. CML: n tyypillisiä oireita ovat nyt ihon valkaisu, sydämentykytys, hengenahdistus ja toistuvat nenä- ja ikeniverenvuodot. Yöhikoilua ja kuumetta voi myös esiintyä. Maksa on laajentunut yhä enemmän.
- Räjähdyskriisi (räjähdyspurske): Tässä taudin viimeisessä vaiheessa luuydin vapauttaa vereen suuria määriä epäsyntyisiä verisolujen esiasteita (kutsutaan myeloblasteiksi ja promyelosyyteiksi). Tämä aiheuttaa samanlaisia oireita kuin akuutti leukemia. Suurin osa potilaista kuolee pian.
Krooninen lymfaattinen leukemia (CLL) etenee myös hitaasti. Siksi termi ”leukemia” on heidän nimessään. Itse asiassa tämä ei ole verisyöpä, vaan erityinen lymfooman muoto (pahanlaatuinen lymfooma).
Yleiskatsaus leukemiamuodoista
Leukemian neljä päämuotoa ovat:
|
leukemia Shape |
huomautuksia |
|
Akuutti myeloidleukemia (AML) |
– alkaa melko yhtäkkiä ja etenee nopeasti – yleisin akuutti leukemia – Noin puolet potilaista on yli 70-vuotiaita |
|
Krooninen myeloidleukemia (CML) |
– hidas, asteittainen kurssi (paitsi viimeisessä vaiheessa: räjähdyskriisi) – keskimääräinen alkamisikä on 50–60 vuotta – erittäin harvinainen lapsilla |
|
Akuutti lymfaattinen leukemia (ALL) |
– alkaa melko yhtäkkiä ja etenee nopeasti – yleisin kaikista leukemiamuodoista – v.a. lapsilla (ALL on yleisin syöpä lapsilla); aikuiset potilaat, jotka ovat pääasiassa yli 80-vuotiaita |
|
Krooninen lymfaattinen leukemia (CLL) |
– hidas, asteittainen kurssi – yleisin aikuisten leukemia; keskimääräinen alkamisikä 70–75 vuotta – ei ole yksi ”todellisista” leukemioista, mutta imusolmukkasyövän (pahanlaatuinen lymfooma) |
Leukemiaa on muitakin tyyppejä, mutta ne ovat hyvin harvinaisia. Esimerkki on karvainen soluleukemia.
Leukemiaan liittyvät ns myelodysplastiset oireyhtymät (MDS), Nämä ovat myös luuytimen kroonisia sairauksia, jotka muodostuvat riittämättömästi toimivissa verisoluissa. Oireet ovat samanlaisia kuin krooninen myelogeeninen leukemia. Mutta ne ovat aluksi vähemmän korostuneita. Noin 25–30 prosentilla potilaista myelodysplastinen oireyhtymä aikaisemmin tai myöhemmin tuottaa täysimittaisen leukemian, nimittäin akuutin myeloidileukemian.
Myeloidinen leukemia
Myeloidiset leukemiat johtuvat luuytimen ns. Myeloidisista prekursorisoluista. Näistä progenitorisoluista kehittyvät normaalisti terveet punasolut, verihiutaleet ja granulosyytit ja monosyytit. Kaksi viimeksi mainittua ovat valkosolujen alaryhmiä.
Kuitenkin kun myeloidiset esiastesolut rappeutuvat ja alkavat kasvaa hallitsemattomasti, myeloidinen leukemia kehittyy. Lääkärit erottavat kurssistaan Akuutti myeloidleukemia (AML) ja Krooninen myeloidleukemia (CML), Molemmat verisyöpätyypit ovat erityisen yleisiä aikuisilla. AML on huomattavasti yleisempi kuin CML.
Lue lisää myeloidisen verisyövän kahdesta muodosta artikkelissa Myeloidleukemia.
Lymfaattinen leukemia
Lymfaattiset leukemiat perustuvat muihin verisolujen esiasteisiin kuin myeloidiseen verisyöpään: ns. Imusolmukkeen esisolut rappeutuvat täällä. Heistä lymfosyyttejä vastaan. Tämä valkosolujen alaryhmä on erittäin tärkeä erityiselle (spesifiselle) suojautumiselle vieraita aineita ja taudinaiheuttajia vastaan (spesifinen immuunipuolustus).
Jälleen kerran puhutaan riippuen sairaudesta Akuutti lymfaattinen leukemia (ALL) tai Krooninen lymfaattinen leukemia (CLM), ALL on yleisin verisyövän muoto lapsilla ja nuorilla. Sitä vastoin CLL esiintyy tyypillisesti aikuisina. Sitä kutsutaan ”leukemiaksi” (verisyöpä) vain sen kulun vuoksi. Itse asiassa CLL on imusolmukkasyövän muoto – se on yksi ns. Non-Hodgkinin lymfooma.
Lisätietoja näistä kahdesta syövästä löytyy artikkelista Lymfaattinen leukemia.
Karvasoluleukemiassa
Karvainen soluleukemia (tai karvainen soluleukemia) on erittäin harvinainen syöpä. Heille pätee sama kuin krooniseen lymfosyyttiseen leukemiaan: nimiosa ”leukemia” osoittaa vain, että tauti on kuin verisyöpä. Se johtuu kuitenkin imusolmukesyövästä (tarkemmin: ei-Hodgkinin lymfooma).
Nimiosa ”hiussolut” tulee siitä tosiasiasta, että syöpäsoluilla on karvaiset pidennykset.
Karvainen soluleukemia esiintyy vain aikuisina. Miehet putoavat huomattavasti useammin kuin naiset. Krooninen sairaus ei ole kovin aggressiivinen. Useimmilla potilailla on normaali elinajanodote.
Voit lukea kaiken tästä syövästä artikkelissa Karvainen soluleukemia.
Leukemia lapsilla
Ennen kaikkea leukemia on aikuisten sairaus: heidän osuus on noin 96 prosenttia kaikista potilaista. Kun lapsuuden leukemia kehittyy, se on melkein aina akuutti lymfaattinen leukemia (ALL). Toinen on akuutti myeloidleukemia (AML). Krooninen leukemia on lapsilla erittäin harvinaista.
Jos akuutti lasten verisyöpä havaitaan ja hoidetaan varhain, paranemisen mahdollisuudet ovat hyvät. Vertailun vuoksi aikuisten akuutti leukemia on enemmän huono ennuste.
Löydät kaiken lasten verisyövästä artikkelissa lasten leukemia.
Leukemia: hoito
Leukemiahoito on räätälöity jokaiselle potilaalle. Eri tekijöillä on tässä rooli. Potilaan iän ja yleisen terveydentilan lisäksi tämä on ennen kaikkea sairauden kulku (akuutti tai krooninen).
Akuutti leukemia: hoito
Mahdollisimman pian diagnoosin jälkeen ”akuutti leukemia” potilailla, joilla on a kemoterapia alkaa. Sitä pidetään akuutin verisyövän tärkeimpänä terapiana. Potilas saa erityisiä lääkkeitä, ns. Sytostaatteja (kemoterapeuttisia aineita). Ne estävät syöpäsoluja (ja muita nopeasti jakautuvia soluja) kasvamasta. Vaurioituneet solut eivät voi lisääntyä enää. Ne tunnistetaan sitten kehon omilla valvontamekanismeilla ja puretaan kohdennetusti.
Useimmat ovat Sytostatikot infuusiona annetaan suoraan laskimoon (infuusiona), mutta toisinaan myös tabletteina nautittu. Ne voidaan antaa yksittäin tai yhdistelminä ja erilaisina annoksina. Tämän avulla kemoterapiaa voidaan mukauttaa yksilöllisesti jokaiselle potilaalle. Hoito tapahtuu myös syklit: Potilas saa sytostaatteja yhden päivän tai useita päiviä peräkkäin. Tätä seuraa hoitojakso (päivistä kuukausiin) ennen uuden syklin aloittamista. Useimmat syöpäpotilaat saavat keskimäärin neljästä kuuteen tällaista kemoterapiajaksoa.
Pohjimmiltaan akuutti leukemiahoito tapahtuu kolmessa vaiheessa, jotka voivat kestää kuukausia ja vuosia:
- induktio terapia: Tässä potilaat saavat vahvaa kemoterapiaa, jonka tavoitteena on eliminoida mahdollisimman paljon kaikki syöpäsolut ja lievittää vakavimpia oireita. Hoito suoritetaan yleensä sairaalassa.
- tukihoitona: Se on suunniteltu ”kiinteyttämään” induktioterapian menestys. Monet potilaat saavat mukautettua kemoterapiaa jäljellä olevien syöpäsolujen poistamiseksi.
- ylläpitohoito: Tavoitteena on vakauttaa hoidon onnistuminen ja estää uusiutumista (uusiutumista). Ylläpitohoito voidaan suunnitella hyvin eri tavoin potilaasta toiseen. Usein sytostaatit annetaan tablettimuodossa vähintään yhden vuoden ajan.
Induktiohoito voi olla niin onnistunut, että käytännöllisesti katsoen mitään syöpäsoluja ei voida havaita potilaan veressä ja luuytimessä. Lääkärit puhuvat sitten remissiosta. Se ei tarkoita, että leukemia paranee. Se voi olla edelleen selvinnyt yksittäisistä syöpäsoluista. Siksi lisähoitovaiheet (konsolidointiterapia) ovat välttämättömiä.
Kun ylläpitohoito on suljettu jälkihoito päällä: Potilaan veri ja luuydin tutkitaan säännöllisesti. Jos se tulee uusiutumiseen, syöpäsolut voidaan havaita varhain tällä tavalla. Lisäksi jälkitoiminnalla tarkoitetaan aiempien kemoterapiaohjelmien sivuvaikutusten ja pitkäaikaisten vaikutusten hoitamista.
Muita hoitovaihtoehtoja
Joskus yksi onkantasolujen myös osa leukemiahoitoa. Kantasolut ovat ”emasoluja”, jotka muodostavat kaikki luuytimen verisolut (koko elämän ajan). Ennen elinsiirtoa suuriannoksinen kemoterapia (ja mahdollinen koko kehon säteilytys) tuhoaa käytännössä kaikki potilaan luuytimen ja (toivottavasti) kaikki syöpäsolut. Tämän jälkeen potilaalle annetaan terveitä kantasoluja kuten verensiirron yhteydessä. Solut asettuvat luiden välisissä onteloissa ja tuottavat uusia, terveitä verisoluja.
Suurimmassa osassa leukemiaa kantasolut siirtyvät terveeltä luovuttajalta (Allogeeninen kantasolujen siirto). Potilaan omat kantasolut otettiin häneltä harvoin ennen luuytimen tuhoamista (Autologinen kantasolujen siirto). Hoitomenetelmä on erityisen hyödyllinen, kun muut hoidot (erityisesti kemoterapia) eivät ole tehokkaita tai potilas uusiutuu.
Monet potilaat, joilla on akuutti lymfaattista leukemiaa (ALL), saavat yhden kemoterapian lisäksi sädehoito, Toisaalta pää säteilytetään varotoimenpiteenä, koska syöpäsolut hyökkäävät useammin aivoja. Toisaalta säteilyä voidaan käyttää erityisesti pahanlaatuisesti muuttuneiden imusolmukkeiden hoitamiseen (esimerkiksi rintakehässä).
Krooninen leukemia: hoito
Krooninen myeloidleukemia (CML) havaitaan yleensä kroonisesti vakaassa sairausvaiheessa (katso yllä). Lääkäri määrää sitten enimmäkseen ns tyrosiinikinaasi-inhibiittoria (kuten imatinibi). Nämä lääkkeet ovat erittäin tehokkaita verisyöpäsoluja vastaan: ne estävät solusignaaleja. Tämä voi pysäyttää taudin monien vuosien ajan. Tyrosiinikinaasi-inhibiittorit otetaan tabletteina, yleensä elämän ajaksi.
Samanaikaisesti potilaiden veri ja luuydin tarkistetaan säännöllisesti. Jos esimerkiksi veren pitoisuus tai potilaan tila huononee, tämä osoittaa, että CML on siirtymässä seuraavaan vaiheeseen (kiihtymisvaihe). Tämän jälkeen lääkäri muuttaa lääkehoitoa: hän määrää muita tyrosiinikinaasiestäjiä. Siksi monilla potilailla tauti voidaan jäljittää kroonisesti stabiiliin vaiheeseen.
Jos tämä ei onnistu, voi tulla Allogeeninen kantasolujen siirto kyseessä ovat – luovuttajan terveiden, verta muodostavien kantasolujen siirrot. Toistaiseksi tämä on ainoa hoitomuoto, jolla on potentiaalia parantaa kokonaan kroonista myeloidleukemiaa. Se on kuitenkin erittäin riskialtista. Siksi huolellista harkintaa ja hoidon mahdollisia riskejä harkitaan huolellisesti jokaisessa potilaassa.
Missä tahansa sairauden vaiheessa potilaan tila voi heikentyä merkittävästi lyhyessä ajassa. Sitten lääkärit puhuvat räjähdyskriisistä. Taudin kohteeksi joutuneet saavat intensiivistä hoitoa, kuten akuutin leukemian tapauksessa kemoterapia, Joten yrität tukahduttaa taudin merkit mahdollisimman nopeasti. Jos potilaan tila on parantunut ja vakiintunut, kantasolujen siirrosta voi olla hyötyä.
Jotkut CML-potilaat ovat interferonit käsitelty. Nämä ovat lähetti-aineita, joiden kanssa immuunijärjestelmän solut ovat yhteydessä toisiinsa. Ne voivat estää syöpäsolujen kasvua. Interferonit – samoin kuin kemoterapia – ovat kuitenkin yleensä vähemmän tehokkaita CML: ssä kuin yllä kuvatut tyrosiinikinaasin estäjät.
Näin ei kuitenkaan aina ole: tyrosiinikinaasiestäjät toimivat parhaiten potilailla, joiden syöpäsoluilla on ns. ”Philadelphia-kromosomi”. Tätä kutsutaan luonteenomaisesti muutetuksi kromosomiksi 22. Se voidaan havaita yli 90 prosentilla kaikista CML-potilaista. Jäljellä olevilla potilailla ei ole muuttunut kromosomi. Näissä tapauksissa hoito tyrosiinikinaasiestäjillä ei usein toimi niin hyvin. Sitten voi olla tarpeen muuttaa hoitoa ja käyttää esimerkiksi interferoneja.
Krooninen lymfaattinen leukemia (CLL) ei vaadi hoitoa pitkään monilla potilailla. Ainoastaan kun veren pitoisuus huononee tai kun oireet kehittyvät pitkälle edenneessä vaiheessa, lääkärit aloittavat hoidon – joka on sovitettu kullekin potilaalle.
Esimerkiksi monet sairastuneet saavat yhden kemoterapia plus ns Monoklonaaliset vasta-aineet (Immunkemoterapia tai kemoimmunoterapia): Keinotekoisesti tuotetut vasta-aineet sitoutuvat spesifisesti syöpäsoluihin ja merkitsevät siten niitä immuunijärjestelmälle. Molempia hoitomuotoja käytetään toisinaan erikseen.
Jos syöpäsoluissa on tiettyjä geneettisiä muutoksia, hoito TKI järkeä. Nämä lääkkeet estävät patologisesti muuttunutta entsyymiä, joka edistää syöpäsolujen kasvua.
Kun muut hoidot eivät toimi tai jos myöhemmin uusiutuminen, lääkärillä on joskus yksi hoito kantasolujen lähettäjä: CLL-potilaat siirretään terveiden kemoterapian jälkeen luovuttajien terveillä, verta muodostavilla kantasoluilla (allogeeninen kantasolujen siirto). Tämä vaarallinen hoito sopii vain nuorille tai hyvin sopiville potilaille.
Liitännäistoimenpiteet (tukeva hoito)
Leukemiahoidon lisäksi kemoterapialla, sädehoidolla ja Co: lla, tukitoimet ovat myös erittäin tärkeitä. Niiden avulla voidaan esimerkiksi vähentää sairauden oireita ja hoidon seurauksia. Tämä voi parantaa huomattavasti potilaiden hyvinvointia ja elämänlaatua.
Esimerkiksi Pahoinvointi ja oksentelu leukemian (ja muiden syöpien) kemoterapian yleiset ja erittäin epämiellyttävät sivuvaikutukset. Niitä voidaan lievittää erityisillä lääkkeillä (antiemeetteillä).
lisääntynyt alttius infektioille on myös vakava ongelma leukemiassa. Sekä sairaus itse että kemoterapia heikentävät immuunijärjestelmää. Se voi sitten torjua taudinaiheuttajia huonommin. Tämä suosii infektioita, jotka myös voivat olla erittäin vaikeita. Joskus niistä tulee jopa hengenvaarallisia! Siksi varovainen hygienia ja yksi mahdollinen matala-itäinen ympäristö erittäin tärkeä leukemiapotilaille. Monet saavat myös antibiootitestää tai hoitaa bakteeri-infektioita. Myös sieni-infektioita vastaan on olemassa erityisiä tekijöitä, ns sienilääkkeet.
Myös muita valituksia voidaan usein hoitaa erityisesti, esimerkiksi anemia (anemia) tarkoittaa verensiirto ja kipu sopivalla särkylääkkeet.
Leukemia: syyt ja riskitekijät
Verisyövän eri muotojen syitä ei ole vielä selvitetty. Asiantuntijat ovat kuitenkin tunnistaneet useita riskitekijöitä, jotka edistävät leukemian kehittymistä. Näitä ovat:
Geneettinen taipumus: Leukemian riski on hiukan kohonnut, jos syöpä on esiintynyt useammin omassa perheessä. Lisäksi tietyt geneettiset sairaudet tekevät heistä alttiimpia verisyövälle. Esimerkiksi ihmisillä, joilla on trisomia 21 (Downin oireyhtymä), on 20 kertaa todennäköisemmin akuutti myeloidleukemia (AML) kuin ihmisillä, joilla ei ole tätä geneettistä muuntelua.
ikä: Ikä vaikuttaa akuutin myeloidleukemian (AML) kehitykseen: sairausriski kasvaa elämän vuosien myötä. Sama pätee krooniseen myeloidleukemiaan (CML) ja krooniseen lymfosyyttiseen leukemiaan (CLL). Sitä vastoin akuutti lymfaattista leukemiaa (ALL) esiintyy pääasiassa lapsuudessa.
tupakointi: Savu on noin kymmenen prosenttia kaikista leukemiatapauksista, tutkijat arvioivat. Esimerkiksi aktiivisissa tupakoitsijoissa akuutin myeloidisen leukemian (AML) riski on 40 prosenttia suurempi kuin ihmisillä, jotka eivät ole koskaan tupakoineet. Entisissä tupakoitsijoissa sairausriski kasvaa edelleen 25 prosentilla.
Ionisoivat säteet: Tämän avulla ymmärretään erilaisia energiasäteitä, esimerkiksi radioaktiivisia säteitä. Ne vahingoittavat geneettistä materiaalia – etenkin niissä kehosoluissa, jotka jakautuvat usein. Näitä ovat veren muodostavat solut luuytimessä. Seurauksena voi olla leukemian kehittyminen. Mitä suurempi säteilyannos on kehossa, sitä suurempi leukemiariski.
Syövän säteilyhoidossa käytetään myös tällaista ionisoivia säteilyjä. Ne eivät vain voi tappaa syöpäsoluja toivotulla tavalla, vaan ne voivat myös vahingoittaa terveiden solujen genomia. Harvinaisissa tapauksissa potilailla kehittyy säteilyyn liittyvä toinen syöpä.
Röntgensäteet ovat myös ionisoivia. Asiantuntijat olettavat kuitenkin, että satunnainen röntgenkuvaus ei voi laukaista leukemiaa. Siitä huolimatta sinun tulee tehdä röntgenkuvat vain ehdottoman välttämättöminä. Koska kehon säteiden aiheuttamat vauriot voivat kasvaa elämän aikana.
Kemialliset aineet: Eri kemikaalit voivat lisätä leukemiariskiä. Näitä ovat esimerkiksi bentseeni ja muut orgaaniset liuottimet. Myös hyönteismyrkkyjen (hyönteismyrkkyjen) ja torjunta-aineiden (rikkakasvien torjunta-aineiden) epäillään edistävän verisyöpää.
Tämä yhteys on varma tietyillä lääkkeillä, joita todella käytetään syövän hoitoon (kuten sytostaatit): ne voivat edistää leukemian kehittymistä pitkällä aikavälillä. Siksi lääkärit punnitsevat huolellisesti tällaisten lääkkeiden hyödyt ja riskit ennen niiden käyttöä.
virus: Tietyt virukset (HTL-virukset I ja II) osallistuvat erittäin harvinaisen leukemiatyypin kehitykseen. Tämä ns. Ihmisen T-soluleukemia vaikuttaa pääasiassa Japanin alueen ihmisiin. Meillä tämä verisyöpävariantti on erittäin harvinainen.
Kaikki muut leukemian muodot (AML, CML, ALL, CLL jne.) Syntyy nykyisen tietämyksen mukaan ilman virusten tai muiden patogeenien osallistumista.
Leukemia: tutkimukset ja diagnoosit
Vaikka krooninen leukemia pysyy yleensä oireettomana pitkään, akuutit muodot alkavat suhteellisen yhtäkkiä ja etenevät nopeasti. Oireita, kuten heikentynyt suorituskyky, kalpeus, nopea syke, usein nenäverenvuoto tai jatkuva kuume, esiintyy kuitenkin myös monissa muissa ja joskus vaarattomissa sairauksissa. Siksi heitä ei aina oteta yhtä vakavasti. Tällaisten valitusten epäillään kuitenkin aina olevan leukemiaa. Siksi sinun on ehdottomasti mentävä lääkäriin.
Ensimmäinen yhteys epäiltyyn verisyöpään on perhelääkäri. Tarvittaessa hän suuntaa potilaan erikoislääkärin hoitoon, esimerkiksi veren ja syövän asiantuntijan (hematologin tai onkologin) puoleen.
Keskustelu ja fyysinen tarkastus
Lääkäri on ensimmäinen sairaushistoria nostaa (anamneesi). Tätä varten hän kysyy, kuinka potilas yleensä tuntuu, mitkä oireet ovat ja kuinka kauan ne ovat kestäneet. Voi olla myös tärkeää antaa tietoja kaikista muista nykyisistä tai aiemmin esiintyneistä sairauksista. Lisäksi lääkäri kysyy esimerkiksi, saako potilas lääkkeitä ja tunnetaanko perhesyöpä.
Tätä seuraa perusteellinen fyysinen tarkastus, Lääkäri kuuntelee muun muassa keuhkoja ja sydäntä, mittaa verenpainetta ja skannaa maksa-, perna- ja imusolmukkeet. Tulokset auttavat lääkäriä arvioimaan paremmin potilaan yleistä tilaa.
verikoe
Verikoe on tärkeä epäiltyyn leukemiaan tai siihen liittyvään sairauteen. Se tulee olemaan yksi pieni verikuva ja yksi Verenkuva luotu. Pieni veriarvo osoittaa muun muassa valkosolujen määrän (kokonaismäärä), punasolujen ja verihiutaleiden määrän. Verenerotusta varten valkosolujen eri alaryhmät mitataan erikseen. Lisäksi mikroskoopin avulla verisolujen ulkonäkö voidaan arvioida.
Patologisesti muuttuneet verimäärät, kuten valkosolujen lisääntyminen ja punasolujen puute, voivat olla tärkeitä leukemian indikaattoreita. Ne voivat kuitenkin aiheuttaa myös monia muita sairauksia.
Lisäksi verisolut ovat laboratoriossa muut veren parametrit kuten munuaisten ja maksan arvot. Nämä arvot osoittavat, kuinka hyvin nämä kaksi elintä toimivat. Jos leukemia vahvistetaan jatkovaiheessa ja potilaan munuaisten ja / tai maksan arvot ovat heikot, tämä on otettava huomioon hoidon suunnittelussa.
Laboratorio tarkistaa myös, onko veressä merkkejä bakteerien, virusten tai sienten tartunnasta. Nämä bakteerit voivat myös olla vastuussa tietyistä vaivoista, kuten lisääntyneistä valkosoluista, kuumeesta ja väsymyksestä.
luuytimen
Epäilty leukemia vaatii potilaan luuytimen huolellista tutkimista. Tätä varten lääkäri ottaa luuytimen näytteen paikallispuudutuksella erityisellä neulalla, yleensä lantion luusta (luuytimen puhkaisu). Luuytimen solujen lukumäärä ja ulkonäkö tutkitaan laboratoriossa. Tyypilliset muutokset voivat selvästi havaita leukemian. Joskus jopa taudin muoto voidaan määrittää. Lisäksi soluja voidaan tutkia niiden genomin muutosten suhteen (esimerkiksi ”Philadelphia-kromosomi” kroonisessa myeloidleukemiassa).
Aikuiset ja vanhemmat lapset saavat yleensä paikallispuudutuksen ennen luuytimen poistamista. Pienemmille lapsille lyhyt nukutusaine voi olla hyödyllinen. Koko puhkaisu kestää yleensä vain noin 15 minuuttia ja se voidaan suorittaa avohoidolla.
Lisätutkimukset
Jos leukemian diagnoosi vahvistetaan, lisätutkimukset ovat usein tarpeen. Niiden on osoitettava, vaikuttavatko syöpäsolut muihin kehon alueisiin ja elimiin. Potilaan yleinen kunto voidaan myös arvioida paremmin sellaisilla tutkimuksilla. Tämä on tärkeää hoidon suunnittelussa.
Joten voit esimerkiksi sisäelimiä (perna, maksa jne.) Käyttää ultraääni tutkia. Lopulta tulee olemaan Tietokonetomografia (CT) tehty. Tämä kuvantamistekniikka on hyödyllinen myös luiden arvioinnissa. Tämä on tärkeää, jos lääkäri epäilee syöpäsolujen leviämistä paitsi luuytimeen myös itse luuhun. Joskus siitä tulee yksi Magneettikuvaus (MRI) tai yksi gammakuvaus suoritettu.
Akuutissa lymfoidileukemiassa (ALL), samoin kuin joissakin akuutin myeloidleukemian (AML) alatyypeissä, syöpäsolut tunkeutuvat joskus aivoihin tai aivokalvoihin. Mahdollisia merkkejä ovat päänsärky ja hermostovauriot, kuten näön hämärtyminen ja halvaus. Sitten voi Näyte aivo-selkäydinnesteestä otettiin (ristiselkä) ja analysoitiin laboratoriossa. MRI voi olla hyödyllinen myös aivojen syöpäkohtauksen havaitsemisessa.
Leukemia: taudin kulku ja ennuste
Monilla leukemiaa sairastavilla ihmisillä on nykyään paljon paremmat selviytymismahdollisuudet kuin monta vuotta tai vuosikymmeniä sitten. Nykyaikaiset hoitomuodot voivat usein parantaa toipumismahdollisuuksia. Jos syöpä on kuitenkin jo edennyt liian pitkälle, hoito voi ainakin lievittää monien potilaiden oireita ja pidentää heidän selviytymisensä.
Yksittäisissä tapauksissa leukemiaennuste riippuu monista tekijöistä. Ensinnäkin syöpätyyppi ja taudin vaihe diagnoosin tekohetkellä. Toinen ennusteeseen vaikuttava tekijä on se, kuinka hyvin potilas reagoi hoitoon. Muita elinajanodotteeseen ja toipumismahdollisuuksiin vaikuttavia tekijöitä leukemiassa ovat potilaan ikä ja yleinen kunto sekä mahdolliset oireet.
Leukemia: Paranemismahdollisuudet
”Onko leukemia parannettavissa?” Monet potilaat ja heidän perheensä esittävät itselleen tämän kysymyksen. Periaatteessa tämä pätee akuutti leukemia Parannus on mahdollista. Mitä aikaisemmin tauti löydetään ja hoidetaan, sitä suuremmat mahdollisuudet toipumiseen ovat. Tämä pätee erityisesti nuorempiin potilaisiin:
Ilman hoitoa suurin osa potilaista selviää akuutin leukemian diagnoosista vain noin kolme kuukautta. Hoidolla 95 prosenttia lapsista ja 70 prosenttia aikuisista elää edelleen akuutissa lymfaattisessa leukemiassa (ALL) viisi vuotta diagnoosin jälkeen. Akuutissa myeloidisessa leukemiassa (AML) 5 vuoden eloonjäämisaste on 40-50 prosenttia alle 60-vuotiailla potilailla ja 20 prosenttia yli 60-vuotiailla.
Vaikka syöpä voidaan työntää taaksepäin, se voi myöhemmin saada uusiutumisen (uusiutumisen) jopa kuukausien ja vuosien jälkeen. Etenkin varhaisen uusiutumisen yhteydessä vähentävät toipumismahdollisuuksia. Leukemiapotilaat on sitten hoidettava uudelleen. Joskus lääkärit valitsevat aggressiivisemman hoidon tai muun hoidon.
Yhdessäkrooninen leukemia vermehren sich die Krebszellen langsamer als bei akuten Krebsformen (Ausnahme: Blastenkrise bei CML) – und das meist jahrelang. Deshalb ist die Behandlung in der Regel weniger intensiv, muss dafür aber langfristig fortgesetzt werden. Heilen lässt sich eine chronische Leukämie im Allgemeinen zwar nicht (diese Chance besteht höchstens bei der riskanten Stammzelltransplantation). Bei vielen Patienten kann die Therapie aber die Symptome mildern und das Fortschreiten der chronischen Leukämie bremsen.
Weiterführende Informationen
Buchempfehlungen
Chronische Leukämien: Rat und Hilfe für Betroffene und Angehörige (Rat & Hilfe) (Hermann Delbrück, Kohlhammer, 2008)
Leitlinien
- S3-Leitlinie ”Diagnostik, Therapie und Nachsorge für Patienten mit einer chronischen lymphatischen Leukämie” der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (AWMF), Deutschen Krebsgesellschaft e.V. und Deutschen Krebshilfe (2017)
- Leitlinie ”Akute lymphoblastische Leukämie – ALL – im Kindesalter” der Gesellschaft für Pädiatrische Onkologie und Hämatologie (2016)
- Leitlinie ”Chronische Myeloische Leukämie” der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen (2013)
- Leitlinie ”Akute Myeloische Leukämie” der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen (2018)
Selbsthilfegruppen
MDS-NET Deutschland e.V. (www.mds-net-de.org)
Leukämie-Lymphom-Hilfe S.E.L.P. e.V. (www.selp.de)
Leukämie-Phoenix (www.leukaemie-phoenix.de)