Ryyhy (mediz. Syyhy) on punkkien aiheuttama tarttuva ihosairaus. Infektio tapahtuu yleensä tiiviissä ihokosketuksissa potilaiden kanssa. Loiset ja niiden eritteet laukaisevat allergisen reaktion, jolla on ihottuma ja vaikea kutina. Syyhy voidaan hoitaa erittäin tehokkaasti. Lue tästä tärkeimmät tiedot syyvän tartunnasta, oireista ja hoidosta.

Syyhy: Lyhyt kuvaus
- tartunta: pitkäaikainen, intensiivinen fyysinen kosketus (halaus, yhdyntä), nukkuminen yhdessä, sairaiden hoitaminen, tiivis avoliitto, pyyheiden tai vaatteiden jakaminen, pelaaminen yhdessä
- oireet: pienet pustulit / rakkuloita, pienet, punertavanruskeat punkkirauhaset lämpimissä kehon osissa (sormet ja varpaat, sisämarginaalit, kainaloalue, nännin etupuolen ympärillä, peniksen akseli, peräaukko), voimakas kutina, palava (yöllä lisääntynyt) allergian kaltainen ihottuma.
- käsittely: ulkoisesti levitetyt hyönteismyrkyt (koko vartalonhoito), tabletit
- ennuste: yleensä erittäin nopea ja luotettava hoidon menestys, mutta ihon ärsytys voi jatkua vielä pidempään. Ei immuniteettia, toistuvat infektiot ovat mahdollisia
- Raportointi vaatimukset: terveysviranomaiselle, jos yhteisötiloihin osallistuu useita ihmisiä (jos yhteys on todennäköinen)
- tärkeää: Tarvitaan kaikkien potilaan yhteyshenkilöiden samanaikainen samanaikainen hoito!
Mistä voit saada syyriä?
Tartuntataudit ovat tarttuvia, samoin kuin syyhy. ”Kontaktioon” tai ”tartuntaan” syyryssä liittyy toisinaan nimitys ”tartunta”, termi, joka kuvaa kehon siirtämistä loisiin.
Ryypärän tartunta tapahtuu suoralla ihokosketuksella sairaiden henkilöiden kanssa. Joten ei yleensä ole (eläin) välitaittoa, kuten monissa muissa loistaudit. Kehon kosketusta on myös pidettävä, jotta punkit voivat siirtyä isännästä toiseen. Näin on esimerkiksi yhdynnän aikana, minkä vuoksi syyhy lasketaan myös sukupuolitauteihin.
Tyypillisiä siirtoreittejä ovat myös esimerkiksi:
- nukkuu yhdessä sängyssä
- Vanhempien taaperoiden vartalonhoito tai hoitajien sairaiden vartalonhoito
- Hyväilee ja halailee
- leikkivät yhdessä
Vastoin yleistä käsitystä, saastuneilla esineillä on vähemmän merkitystä tartuntapolulla. Punkit menettävät tarttuvuutensa muutamassa tunnissa huoneenlämmössä. Tartunta on kuitenkin mahdollista esimerkiksi saastuneiden mattojen, jaettujen vuodevaatteiden, vaatteiden tai pyyhkeiden kautta. Jopa huonekalut tai lääkinnälliset instrumentit, joiden kanssa potilas on joutunut kosketukseen, tulee aina puhdistaa.
Henkilökohtaisella hygienialla on vain pieni merkitys
Viimeaikaisten tutkimusten mukaan kehon hygienia on kuitenkin huomattavasti odotettua vähemmän tärkeä. Siten infektioriskiä ei tuskin voida vähentää edes intensiivisen henkilökohtaisen hygienian avulla. Vartalonhoidolla on kuitenkin merkitys syyvän ilmeen vahvuudessa. Koska huonompi vartalohygienia, sitä enemmän punkit haisevat iholla.
Lyhyet kosketukset, kuten kättelevät kädet, eivät yleensä riitä tartunnan saamiseksi syyhyssä. Siitä huolimatta kehon kosketusta tartunnan saaneiden ihmisten kanssa ilman suojavaatetusta tulisi välttää niin pitkälle kuin mahdollista.
Varo kaarna tahroja
Erityisenä piirteenä on Scabies norvegica dar, ja tällaisessa muodossa olevassa syyhyssä on erittäin tiheä punkki-tartunta, lähinnä immuunipuutteen vuoksi. Vaikka potilailla, joilla on normaali syyhy, harvoin löytyy samanaikaisesti yli 12–30 punkkirakkaa, haukaromulla voi olla useita miljoonia aktiivisia eläimiä.
Mitä enemmän punkkeja, sitä suurempi tartunnan riski. Mikä tahansa hilse, jonka Scabies norvegica -tauti menettää, voidaan peittää useilla tuhansilla punkkeilla. Siksi on entistä tärkeämpää eristää potilaat ja käyttää suojavaatetusta käsitellessään heitä ja heidän ympäristöään.
Useiden viikkojen inkubaatioaika
Syyhyssä inkubaatioaika voi olla useita viikkoja: Tyypilliset syyhy-oireet ilmenevät vain 2–5 viikkoa ensimmäisen tartunnan jälkeen. Uusituissa tartunnoissa oireet tulevat jo muutaman päivän kuluttua. Ilman hoitoa syyhy ei yleensä parane kokonaan, vaikkakin kuvataan spontaanin paranemisen tapauksia.
Onko velvollisuus ilmoittaa syyhy?
Infektiosuojalain mukaan syyhy on silloin ilmoitettavissa, jos se puhkesi yhteisötiloissa. Näitä ovat esimerkiksi:
- päiväkodeissa
- Vanhusten ja lastenkodit
- juna
- Pakolaisten turvakodit, turvapaikanhakijoiden koteja
Laitoksen johdon on heti, kun se on tietoinen syyhystä, ilmoitettava niistä vastuussa olevalle terveysviranomaiselle ja ilmoitettava myös potilaan / potilaiden henkilötiedot. Perusvelvollisuutta yksittäisten tapausten ilmoittamiseen ei kuitenkaan ole, kun kyseessä on kaksi tai useampi sairaus, jonka epäillään liittyvän toisiinsa.
Syyhy ei välttämättä toimi yhteisötiloissa tai sillä on yhteyttä hoidettuihin.
Syyhy: Oireet
Vaikka syyryn oireet ovat tyypillisiä, niitä ei usein tunnusteta ja sekoitetaan allergioihin tai muihin sairauksiin. Tämä voi johtua myös siitä, että syyhy on tullut erittäin harvinaiseksi Saksassa.
Erottaa syyhyn suorat ja epäsuorat oireet:
Suorat syyhy-oireet
Ns. Milbengänge: Loiset kaivaa pieniä tunnelia ihon ylemmässä kerroksessa, mikä voi olla korkeintaan kahden tai kolmen senttimetrin pituinen, epäsäännöllisesti serpenttiini (”pilkun muotoinen”) Milbengänge. Kun ne näkyvät paljaalla silmällä, ne näyttävät ruskehtavan punaisilta.
Infektiosta huolimatta läpikulkuja ei voida havaita paljaalla silmällä. Esimerkiksi, jos ne ovat muiden iho-olosuhteiden peitossa tai ihon väri on hyvin tumma.
Punkkien lukumäärä voi vaihdella riippuen taudin vaiheesta. Muutoin terveellä henkilöllä on yleensä enintään 11–12 mailia, kun taas heikentyneen immuunipotilaan ihossa niitä voi olla kymmeniä tuhansia tai jopa miljoonia (syyhy crustosa).
Jopa ihmisillä, joilla on terve immuunijärjestelmä, punkkeja voi olla toisinaan muutama sata, mikä on yleensä tapaus kolme tai neljä kuukautta tartunnan jälkeen. Lyhyen ajan kuluttua punkkien määrä kuitenkin vähenee voimakkaasti.
Henkilökohtaisella hygienialla on vain vähäinen vaikutus punkkien määrään. Huonosti hoidettujen ihmisten iholla voi olla vielä joitain punkkeja.
Epäsuorat syyhy-oireet: Ihmisen immuunijärjestelmän reaktio kutinapunkkien kanssa on suurin osa pääoireiden laukaiseja. Kutina on klassinen syyhy-oire, naarmuuntuminen on antanut sairaudelle nimen:
- vaikea kutina (kutina) ja / tai lievä ihon palaminen
- Läpipainopakkaukset ja pustulit, mahdollisesti kyhmyt. Rakot on täytetty nesteellä tai mätällä, mutta niissä ei ole punkkeja. Ne voivat olla yksittäisiä tai ryhmissä.
- Ihottumat (Exantheme)
- Kuori (nesteellä täytettyjen kuplan puhkeamisen jälkeen)
Kuten joissakin muissa ihosairauksissa, syyhyn kutina yöllä lämpimässä sängyssä on yleensä paljon voimakkaampaa kuin päivällä.
Missä syyhy-oireet ilmenevät?
Raskaana olevat punkki-naaraat poraa kulkuja ihoon munien munimiseksi sinne. He haluavat löytää paikkoja, joissa iho on ohut ja erityisen lämmin. Näitä ovat:
- sormien ja varpaiden väliset alueet (solmujen väliset laskoset) sekä jalan sisäreunat
- ranteet
- aksiaaliset alueet
- nännit ja napa
- peniksen akseli ja peräaukon ympäröivä alue
Selkä on vaikea harvoin, pää ja kaula ovat yleensä säästyneet. Pikkulapsilla ja pikkulapsilla punkki-tartunta voi kuitenkin tapahtua myös kasvoissa, karvaisessa päässä sekä jalkojen ja jalkojen pohjissa.
Tyypilliset syyhy-oireet nähdään lähinnä siinä, missä punkit istuvat. Mutta ne voivat myös mennä pidemmälle ja joissain tapauksissa vaikuttaa jopa koko vartaloon. Jälkimmäinen koskee erityisesti ihottumaa (Exantheme).
Ryykkien erityismuodot ja niiden oireet
Ryyhy voi tietyissä erityismuodoissa oireiden vakavuudesta ja tyypistä riippuen:
- Syyhy vastasyntyneillä ja imeväisillä
- hyvin hoidettu syyhy
- nodose syyhy
- bullous syyhy
- Scabies norvegica (crustosa), jota kutsutaan myös kuoreromuiksi
Joidenkin erityisten sairauden muotojen yhteydessä mainitut syyhy-oireet voivat vaihdella tai niitä voidaan lisätä.
Hyvin hoidettu syyhy
Vaikuttaville ihmisille, jotka käyttävät intensiivistä vartalohoitoa, mukaan lukien kosmetiikan käyttö, kuvatut ihovauriot ovat usein vain hienovaraisia, mikä voi tehdä diagnoosista vaikeamman. Yksi puhuu sitten hyvin hoidetusta syyhystä.
Nodosi- ja sipulirokot
Solmukkaisille syyhyille on tunnusomaista erittäin kutisevien punertavanruskeiden kyhmyjen kehittyminen. Ne eivät sisällä punkkeja ja pysyvät toisinaan kuukausien ajan onnistuneen loisten tappamisen jälkeen.
Jos syyhyssä on paljon pienempiä ja suurempia rakkuloita (Vesiculae, Bullae), niin puhutaan nousevasta syyhystä. Tämä muoto löytyy yhä enemmän lapsista.
Syyhy norvegica (Scabies crustosa)
Edellä mainittu kuori-syyhy (Scabies norvegica tai S. crustosa) eroaa merkittävästi syyvän tavanomaisesta variantista massiivisen punkki-tartunnan vuoksi. Koko kehossa on erytrodermia, samoin kuin pienten ja keskisuurten asteikkojen muodostuminen (psoriasiform kuva).
Sarveiskalvon paksut kerrokset (hyperkeratoosi) kehittyvät palmuihin ja jalkoihin. Sormet, käden selkä, ranteet ja kyynärpäät voidaan muodostaa kuorella, joka on enintään 15 millimetriä paksu. Näiden kuorien alla (joita muuten ei aiheuta räjähtäviä rakkuloita) iho näyttää punaiselta ja kostealta kiiltävältä. Haukot ovat yleensä rajoitettu tietylle alueelle, mutta ne voivat myös leviää päänahassa, selässä, korvissa ja pohjissa.
On huomattava, että kutina – tyypillisin syyhy-oireisiin – voi usein puuttua kokonaan.
Syyhy: Hoito
Syyhyhoito on nopea, kivuton ja mutkaton – ainakin useimmissa tapauksissa. Tietyissä olosuhteissa loistauditun ihosairauden hoito voi kuitenkin olla vaikeaa, esimerkiksi kun yhteisön laitoksessa esiintyy useita ihmisiä. Potilaan immuunijärjestelmän tilassa on myös merkitys, ja joissakin potilasryhmissä hoitokonseptissa on poikkeamia.
Syyhyhoidon päätavoite on tappaa taudin aiheuttavat loiset. Tätä varten on saatavana erilaisia lääkkeitä, jotka kaikki, lukuun ottamatta yhtä, levitetään suoraan iholle:
permetriinin: Hyönteismyrkky levitetään kermana koko kehon pinnalle ja sitä pidetään valituna lääkkeenä. Ainoastaan poikkeustapauksissa lääkäri turvautuu vaihtoehtoihin.
alletriini: Käytetään suihkeena yhdessä piperonyylibutoksidin kanssa, mutta käytetään vain, jos permetriinihoito ei ole mahdollista komplikaatioiden vuoksi.
bentsyylibentsoaatti: Vaikka sillä on korkea aktiivisuus punkkeja vastaan, mutta sitä käytetään myös vain poikkeustapauksissa suhteellisen monimutkaisen käytön vuoksi.
ivermektiini: Sitä käytetään myös matohoitoon ja toisin kuin muut lääkkeet, syyhyhoito toteutetaan tablettimuodossa.
Muutama vuosi sitten lindaania käytettiin vielä useammin vaihtoehtona permetriinille, mutta nyt siitä on suurelta osin luopunut, koska tämä hyönteismyrkky on melko myrkyllinen.
Kehitysmaissa syyhyhoito käyttää kustannustehokkaan bentsyylibentsoaatin lisäksi myös yhä enemmän rikkiä sisältäviä valmisteita. Saksassa nämä leikkivät epämiellyttävän hajun vuoksi levityksessä ja mahdollisella myrkyllisyydellä ei ole enää merkitystä.
Tutkimusten mukaan yleisimmät lääkärit syyvän hoidossa aiheuttavat harvoin sivuvaikutuksia, kuten ihottumaa, ripulia ja päänsärkyä.
Alletriini voi aiheuttaa vakavia hengityskomplikaatioita potilailla, joilla on jo olemassa keuhkoputkien ja keuhkojen tila, joten niitä ei tule käyttää näille henkilöille.
Näin syyvän hoito toimii
Mainitut aktiiviset aineosat on kohdistettu suoraan punkkeihin. Levityksen jälkeen permetriini, alletriini ja bentsyylibentsoaatti leviävät ihoon, leviävät sinne ja tappavat loiset. Tarkka käyttö vaihtelee lääkkeen mukaan:
at permetriinin Pääsääntöisesti riittää yksi levitys, kun koko vartalon pinta käsitellään voiteella. Limakalvot ja vartaloaukot on kuitenkin jätettävä pois, koska näissä paikoissa ei ole punkkeja ja siellä oleva ruumis reagoi paljon herkemmin vaikuttavalle aineelle. Pään ja siten kasvojen ihoa ei myöskään hoideta näistä syistä. On suositeltavaa permetriinin kerma Levitä illalla ja pese ne saippualla seuraavana aamuna (aikaisintaan 8 tunnin kuluttua).
Jos aktiivisen punkki-tartunnan merkkejä, kuten punkkirakkoja tai muita tyypillisiä ihovaurioita, havaitaan edelleen (tai jälleen) kaksi viikkoa ensimmäisen hoidon jälkeen, hoito on toistettava. Samoin tämä voi olla tarpeen ihmisille, joilla on heikentynyt immuunijärjestelmä.
Muutoin terveillä ihmisillä, joilla ei ole immuunipuutetta, muiden ihmisten tartuntariski ei ole edes ensimmäisen asianmukaisen syyvän hoidon jälkeen. Lapset ja aikuiset voivat palata kouluun tai töihin ensimmäisen kahdeksantoista tai kahdentoista tunnin hoidon jälkeen.
at alletriini ja bentsyylibentsoaatti hakemusjärjestelmä on vertailukelpoinen. Joissakin tapauksissa aktiivinen aineosa on kuitenkin levitettävä useita kertoja.
Jos kyseessä onivermektiini, joka niellään, aine kulkee lähes ”sisäpuolelta” punkkeihin. Invermektiini niellään kahdesti kahdeksan päivän välein tabletina.
Yleiset toimenpiteet syyhyhoitoon
Mainittujen lääkkeiden varsinaisen hoidon lisäksi on olemassa joitain toimenpiteitä, jotka tukevat syyhyhoitoa ja estävät uusia infektioita:
- Hoitohenkilöstön ja yhteyshenkilöiden on käytettävä käsineitä, kuorivaahojen (scabies crustosa) tapauksessa myös suojapukuja.
- Sekä potilaiden että henkilöstön on kynsien leikattava ja alueiden harjattava kynsien alle.
- Paikalliset punkkien vastaiset aineet toimivat paremmin, kun niitä levitetään noin 60 minuutin kuluttua täydestä kylvystä.
- Altistusajan aikana potilaan on käytettävä puuvillahansikkaita ja muovisia käsineitä niiden päällä.
- Lääkkeen pesun jälkeen on käytettävä täysin tuoreita vaatteita.
- Tiivistä fyysistä kosketusta potilaiden kanssa on vältettävä.
- Intensiivinen henkilökohtainen hygienia on tärkeää estää punkkien moninkertaistuminen.
Periaatteessa kaikki yhteyshenkilöt tulisi tutkia syyhy-oireiden varalta ja tarvittaessa hoidettava samanaikaisesti.
Vaatteet, liinavaatteet ja muut esineet, joilla on ollut pitkäaikainen fyysinen kosketus potilaan kanssa, tulee pestä vähintään 60 ° C: n lämpötilassa.
Jos pesu ei ole mahdollista, riittää, että säilytät esineet vähintään neljä päivää kuivana ja huoneenlämpötilassa (vähintään 20 ° C). (Jos sitä säilytetään viileämpänä, kutina punkit säilyttävät tarttuvan kykynsä useita viikkoja.)
Erityistapaukset syyhyhoitoon
Tietyt olosuhteet vaativat poikkeaman tavanomaisesta syyhyhoidosta, mutta käytetyt lääkkeet ovat yleensä samoja.
Raskaana olevat, imettävät ja lapset:
Raskauden aikana kaikki saatavilla olevat syyhytaudit ovat ongelmallisia. Siksi niitä tulisi käyttää vain ehdottoman välttämättöminä ja vasta raskauden ensimmäisen kolmanneksen jälkeen.
Permetriinilääkettä ei tule käyttää raskaana olevilla naisilla tai vain lääkärin kanssa etukäteen neuvotellen. Vaikka haitallisista vaikutuksista ei ole viitteitä, alkion / sikiön sivuvaikutuksia ja vaurioita ei voida sulkea pois. Imetysnaisten tulisi käyttää permetriiniä vain lääkärin valvonnassa, ja koska vaikuttava aine pääsee rintamaitoon, ota muutaman päivän imetystauko. Annosta pienennetään näillä potilasryhmillä siten, että vähemmän aktiivista aineosaa pääsee systeemiseen verenkiertoon.
Vastasyntyneitä ja alle 3-vuotiaita lapsia tulee myös hoitaa (pienennetty annos) permetriinillä vain tiukassa lääkärin valvonnassa. Levitysjärjestelmä on samanlainen kuin aikuisilla, jossa myös pää hoidetaan, lukuun ottamatta suun ja silmien ympäröivää aluetta. Lisäksi voidetta ei pidä levittää, jos lapsi on juuri kylvetty makeassa vedessä, koska silloin lisääntynyt ihon kiertäminen kriittisen määrän aktiivista aineosaa voisi imeytyä ihon läpi kehoon.
Vaihtoehtona läpäiseville soluille crotamiton on erityisen tärkeä lapsilla; muuten tällä lääkkeellä on pieni merkitys syyvän hoidossa. Raskaana olevilla naisilla Crotamitonia annetaan vain erittäin varovaisesti. Aikaisemmin tässä kokeiltiin yleensä bentsyylibentsoaattia.
Allethriiniä ja invermektiiniä ei tule käyttää raskauden aikana.
Ihovaurio:
Iho on luonnollinen este, joka estää tai estää ulkoisten tekijöiden pääsyä kehoon. Jos iho on vaurioitunut esimerkiksi ihottumien tai voimakkaan naarmuuntumisen jälkeen, patogeenien ja ulkoisesti levitettyjen lääkkeiden lisäksi voi helposti päästä kehossa. Aineiden lisääntynyt imeytyminen voi johtaa lisääntyneisiin sivuvaikutuksiin.
Suurempien ihovaurioiden vuoksi on siksi tärkeää hoitaa ne ensin, esimerkiksi kortikosteroideilla (kortisolilla), ennen kuin lääkkeitä käytetään syyvän hoitoon. Jos tämä ei ole mahdollista, on käytettävä systeemistä hoitoa ivermektiinillä.
Syyhy norvegica (S. crustosa):Tässä erityisessä syyhy-muodossa esiintyy äärimmäistä punkki-tartuntaa, joka johtuu pääasiassa immuunipuutteesta. Punkkien lukumäärä voi saavuttaa miljoonia, ja potilaat kärsivät kuoren ja paksun vaa’an muodostumisesta iholle. Siksi on suositeltavaa käyttää permetriinia vähintään kahdesti 10–14 päivän välein ja täydentää hoitoa lisäämällä ivermektiiniä.
Aluksi paksut kuorekerrokset tulee pehmentää erityisillä aineilla (esimerkiksi ureaa sisältävillä voiteilla), jotta vaikuttava aine pääsee paremmin ihon läpi (keratolyysi).
Täysi kylpy ennen syyhykäsittelyä, mieluiten öljyllä, tukee hilseen irtoamista
superinfektio: Superinfektioiden hoitamiseksi, ts. Muiden patogeenien (esim. Sienten tai bakteerien) tartunnan tapauksessa, käytetään tiettyjä antibiootteja.
Syyhyhoito kunnallisissa tiloissa
Jos yhteisötiloissa, kuten hoitokodeissa tai sairaaloissa, on syyhy, useat potilaat kärsivät usein, epäedullisissa tapauksissa esiintyy jopa endeemisiä sairauksia (taudin paikallista, mutta määrittelemätöntä esiintymistä). Syyhy-hoito on usein vaikeaa. Se on tehtävä tiukkojen ohjeiden mukaisesti, jotta onnistumme pitkällä aikavälillä:
- Kaikki laitoksen asukkaat tai potilaat sekä henkilökunta, sukulaiset ja muut yhteyshenkilöt on tutkittava mahdollisten infektioiden varalta.
- Syyhypotilaat on eristettävä.
- Kaikkia potilaita ja henkilöitä, jotka ovat olleet kosketuksissa tartunnan saaneisiin, on hoidettava samanaikaisesti, vaikka oireita ei olisikaan näkyvissä.
- Tartunnan saaneen ihmisen syyhyhoito on toistettava viikon kuluttua.
- Kaikkien asukkaiden / potilaiden sängyt ja alusvaatteet on vaihdettava ja puhdistettava.
- Henkilöstön ja sukulaisten on käytettävä suojavaatetusta.
Kun toistaiseksi yhteisötiloissa on hoidettu pääasiassa permetriinillä, suuntaus on nyt enemmän ivermektiinihoidolla. Havainnot ovat osoittaneet, että kaikkien potilaiden ja yhteyshenkilöiden massaterapiassa, joka antaa kerta-annoksen ivermektiiniä, on hyvät mahdollisuudet menestyä ja uusintaprosentit ovat alhaisimmat. Lisäksi ivermektiinin saanti on paljon halvempaa kuin ulkoisten lääkkeiden käyttö, minkä vuoksi syyhyhoito tällä lääkkeellä voidaan suorittaa helpommin.
Mitkä ovat komplikaatiot?
Yllä olevien oireiden lisäksi syyhy voi aiheuttaa lisäkomplikaatioita. Esimerkki ovat ns. Superinfektiot. Tätä kutsutaan lisäinfektioksi muilla taudinaiheuttajilla jo olemassa olevassa sairaudessa.
Esimerkiksi syyvän tapauksessa erilaiset bakteerit voivat helpommin tunkeutua ihoon ja aiheuttaa infektioita (aktivoitumista), koska jatkuva naarmuuntuminen vaurioittaa ihon yläkerroksia. Bakteerit, enimmäkseen streptokokit tai stafylokokit, aiheuttavat epäsuotuisissa tapauksissa:
- Erysipelas, joka tunnetaan myös nimellä ihonalainen ihottuma, esiintyy tarkasti määritellyllä ihoalueella, ja siihen liittyy usein kuume ja vilunväristykset.
- imusuonten tulehdus (lymfangiitti) ja imusolmukkeiden vaikea turvotus (lymfadenopatia).
- reumaattinen kuume, joskus tietynlainen nefriitin muoto (glomerulonefriitti). Nämä komplikaatiot voivat esiintyä useita viikkoja tartunnan jälkeen ryhmän A streptokokkeilla, mutta ovat harvinaisia.
Jos bakteerit joutuvat verenkiertoon, on olemassa myös verenmyrkytysriski.
Toinen mahdollinen komplikaatio syyhy on punkkien vastaisten aineiden aiheuttama ihottuma (ekseema). Iho punelee ja yleensä halkeilee, mikä ei tässä tapauksessa ole enää syyhy, vaan punkkien vastaisten aineiden kuivausvaikutus. Potilaat tuntevat lievää palavaa tunnetta ja kutinaa.
Koska tietyt hermokuidut aktivoituvat pysyvästi jatkuvasta kutinasta sairauden puhkeamisen aikana, selkäytimen hermojen hermostointia ja uudelleenohjelmointia voi tapahtua. Hermot ovat nyt niin sanottuna jatkuvasti ärtyneitä ja ilmoittavat jatkuvasta kutinasta, vaikka kauan sitten mitään liipaisinta ei ole ollut.
Viimeistään muutaman kuukauden kuluttua viimeisen syyhy-oireen tulisi kuitenkin hävitä kutina.
Näin syyhy kehittyy
Kutina punkit lisääntyvät ihmisen iholla. Pariutumisen jälkeen urokset kuolevat, kun taas naaraat käyttävät voimakkaita suuosuuksiaan poratakseen pienet tunnelit ihon uloimpaan kerrokseen (sarveiskerros). Näissä kohdissa punkit viipyvät muutaman viikon, munivat ja erittävät paljon ulosteita, joka tunnetaan myös nimellä skybala. Muutaman päivän kuluttua toukat kuoriutuvat munista, jotka muuttuvat seksuaalisesti kypsiksi vielä kahden viikon kuluttua. Sykli alkaa siis alusta.
Punkit eivät tuota myrkkyä tai hyökkäävät vartaloa suoraan millään muulla tavalla. Ihon kaivetut reiät eivät aiheuta kipua tai kutinaa. Oireet ilmenevät vain siksi, että kehon immuunijärjestelmä reagoi punkkeihin ja niiden jätteisiin. Se aktivoi tietyt solut ja lähettiläät, jotka aiheuttavat turvotusta, punoitusta ja kutinaa. Vaurioituneet ihoalueet voivat tulla tulehtuneita ja naarmuuntuminen ärsyttää lisäksi ihoa.
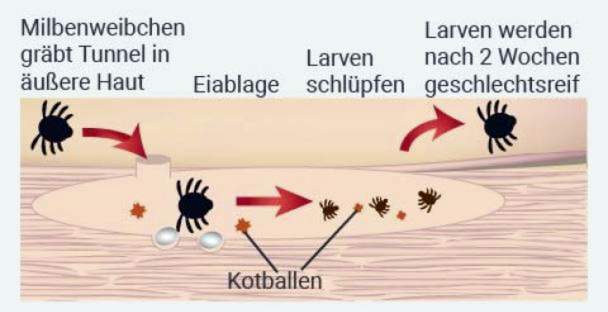
Koska ensimmäinen kosketus punkkeihin kestää muutaman viikon, kunnes elimistö on tuottanut erityiset ”punkkien vastaiset” immuunisolut, oireet ilmenevät vasta tämän ajanjakson jälkeen.
Immuunijärjestelmällä on ”scabby-muisti”. Uusittujen infektioiden tapauksessa se ”muistaa” loiset nopeasti ja voi reagoida muutamassa päivässä.
riskitekijöitä
Joissakin ryhmissä syyhy esiintyy useammin kuin normaalissa väestössä. Soittaa ovat:
- Lapset, etenkin koska heillä on paljon kehon kosketuksia toisiinsa ja lapsen immuunijärjestelmä ei ole vielä niin hyvin koulutettu kuin aikuinen.
- Vanhukset, etenkin jos heillä on jo olemassa olosuhteet ja he asuvat kodeissa. Jopa heidän kanssaan immuunijärjestelmä on usein heikentynyt.
- Ihmiset, joilla on vähentynyt kutina, kuten Downin oireyhtymä (trisomy 21) ja diabeetikot.
- Dementia voi myös edistää syyhyä.
Lisäksi on vielä joitain sairauksia, joiden kanssa syyhy esiintyy suhteellisen usein. Pohjimmiltaan heikentynyt immuunijärjestelmä on riskitekijä. Tämä vaikuttaa esimerkiksi:
- Potilaat, jotka saavat kemoterapiaa
- HIV-positiivinen
- leukemia sairastuneille
Jopa koko vartalohoito kortisolilla voi epäsuotuisissa tapauksissa lisätä syyryn riskiä.
Hygienialla on vain vähäinen rooli.
Kuonan esiintyminen
Joillakin kehitysmaiden alueilla jopa 30 prosenttia väestöstä on tartunnan syyhy. Keski-Euroopassa syyhy on toisaalta melko harvinainen, mutta se voi tulla tänne uudestaan ja uudestaan puhkeamaan puhkeamiseksi, lähinnä yhteisölaitoksissa, kuten hoitokodeissa, päivähoitokeskuksissa tai sairaaloissa. Epäsuotuisissa tapauksissa täällä kehittyy jopa endemioita, ts. Kroonisia tiloja, jolloin infektiot esiintyvät uudestaan ja uudestaan rajoitetulla alueella. Tällaisia ongelmatapauksia on silloin vaikea selvittää paljon vaivaa.
Kaikkiaan rappeutuneita tartunnan saaneita ihmisiä on arviolta noin 300 miljoonaa maailmanlaajuisesti, vaikka yksittäisiä maita koskevia tietoja ei ole, koska esimerkiksi yksittäisiä tapauksia yhteisön tilojen ulkopuolella ei tarvitse ilmoittaa.
Kuvaus: Scabbers, mikä se on?
Syyhy on ihosairaus, joka on vaivannut ihmiskuntaa muista ajoista asti. Termi tulee ”naarmuuntumisesta” ja kuvaa siten jo ongelmaa: kärsivillä on kovaa sietämätöntä kutinaa, ja siksi heidän on jatkuvasti raapittava.
Syyhy on yksi loistaudit (loistaudit), jonka aiheuttavat mikro-organismit, jotka tarvitsevat toisen organismin ruokkimiseen tai lisääntymiseen.
Naispuolisten kutinapunkkien koko on 0,3 – 0,5 millimetriä, joten niitä voidaan pitää vain pisteenä paljaalla silmällä. Urokset puolestaan ovat pienempiä eikä niitä enää näy. Naaras on neljästä kuuteen viikkoa vanha ja munii toisesta elämänviikosta enintään neljä munaa päivässä.
Isäntän ulkopuolella, esimerkiksi huonekaluissa, punkit voivat elää enintään kaksi päivää. Epäsuotuisissa olosuhteissa (lämpimät lämpötilat, alhainen kosteus) ne kuolevat muutaman tunnin kuluttua.
Syyhy: tutkimukset ja diagnoosi
Ryyhiä ei aina ole helppo tunnistaa huolimatta useimmiten ilmaistuista oireistaan. Punkkeja, jotka voivat olla jopa tuumaa pitkiä ja näyttää pieniltä pilkuilta, naarmutetaan tai peitetään usein muilla iho-olosuhteilla. Tummammilla ihotyypeillä niitä on yleensä vaikea tai mahdoton nähdä.
Jos syyllistä epäillään, se on vahvistettava punkkien tai niiden toukkien tai punkkituotteiden havaitsemisella. Tätä varten on useita diagnostisia vaihtoehtoja:
Usein yhden kanssa terävä lusikka naarmuta iho (Curettage) tutkia niitä mikroskooppisesti. Ihannetapauksessa lääkäri on aiemmin avannut punkkipolun. Jos hän ei löydä sellaista, hän valitsee ainakin ihon alueen, jolla on monia oireita.
Mahdollisena vaihtoehtona curettagelle voi olla valvonta mikroskopia olla. Jos punkki voidaan helposti tunnistaa, tutkija voi katsoa sitä erityisellä mikroskoopilla tai suurennuslasilla ja mahdollisesti havaita punkit suoraan.
Herkkä on diagnoosi dermatoskooppiin, Täältä etsitään ruskehtavaa kolmionmuotoa, päätä ja rintasuojaa tai naaraspunkin kahta etuosaa.
Toinen menetelmä on liimanauhakoetta tai Tesafilmabriss. Tätä tarkoitusta varten lääkäri asettaa läpinäkyvän teipin epäillyistä tartunnan saaneista ruumiinosista, vetää sen äkillisesti irti ja tutkii sen sitten mikroskoopin alla.
Yksi vanhimmista menetelmistä on muste testi (Burrow-mustetesti). Jos epäillään punkkirakkoja, muste tippuu iholle ja ylimääräinen neste poistetaan alkoholipuikolla. Paikoissa, joissa on todella punkkihara, muste tunkeutuu ja siitä tulee epäsäännöllinen musta viiva. Menetelmän spesifisyydestä tai herkkyydestä ei ole olemassa tieteellisesti perusteellisia lausuntoja.
Syyhy: Taudin kulku ja ennuste
Sinun ei tarvitse mennä sairaalaan ”normaalin” syyhyn vuoksi. Ainoastaan Scabis crustosa -sairaudesta johtuvan vaikean saastumisen yhteydessä tai imeväisten, taaperoiden tai ihmisten tapauksissa, joissa immuunijärjestelmä on heikentynyt (esim. Aids-potilailla), sairaalahoito voi olla suositeltavaa.
Muutoin oikealla ja johdonmukaisella terapialla punkit voidaan tappaa muutaman päivän kuluessa kermalla tai lääkkeillä.
Kutinaoireet, erityisesti kutina, voivat kuitenkin jatkua useita viikkoja. Varsinkin jos ihmisen kuivuminen ja voimakas naarmuuntuminen on vaurioittanut ihmisen ihoa, paranemisprosessi usein hidastuu.
Wiederholte Infektionen mit Krätze stellen besonders in Gemeinschaftseinrichtungen ein Problem dar. Die strenge Behandlung ist ein äußerst zeitaufwändiges Unterfangen, da sowohl alle Patienten als auch das enge Umfeld beziehungsweise sämtliche Kontaktpersonen mit einbezogen werden müssen.
Weiterführende Informationen:
Leitlinie:
- S1-Leitlinie ”Diagnostik und Therapie der Skabies” der Deutschen Gesellschaft für Dermatologie und Venerologie (DDG) Arbeitsgemeinschaft Dermatologische Infektiologie (Stand: 2016)