Masennus on vakava mielisairaus. Potilaat ovat masentuneita, menettävät kiinnostuksensa ja ovat uupuneita ja voimattomia. Tauti jatkuu pitkään eikä yleensä parane yksinään ilman hoitoa. Kuinka tunnet masennuksen, miten se kehittyy ja mitkä hoidot auttavat? Lue kaikki tärkeät tiedot tästä!

Masennus: Lyhyt kuvaus
- Tärkeimmät oireet: syvä masennus, mielenkiinnon menetys, luettomuus
- Paitsi oireet: et ai Unettomuus, epävarmuus, syyllisyys, keskittymisvaikeudet
- terapia: erilaiset psykoterapian ja lääkkeiden muodot (masennuslääkkeet)
- syitä: osittainen geneettinen taipumus, henkiset vammat, häiriintynyt lähetteen aineenvaihdunta aivoissa, stressi
- Itsemurhariski: 10–15 prosenttia potilaista ottaa oman elämänsä. Hoito suojaa!
Masennus – oireet
Masennus on vakava mielisairaus, jota tulisi hoitaa ammattimaisesti. Toisin kuin surua ja lukemattomuutta, jotka ovat osa elämää, masennus ei katoa jonkin ajan kuluttua eikä parane häiritsemällä tai rohkaisemalla.
Kolme masennusoiretta
Kuinka tunnistaa masennus Tyypillisiä ovat seuraavat kolme oiretta:
Masentunut mieliala: Ne, joita kärsivät, kärsivät erittäin syvästä masennuksesta. Masentava mieliala on melkein keskeytymätön, vaikea ja kestävä vähintään kaksi viikkoa.
Sisäinen tyhjyys ja etujen menetys: Masennuksen tyypillinen oire on myös se, että sairastunut henkilö ei tunne iloa eikä muita tunteita. Sisäisesti hän tuntuu tyhjältä ja tunteelliselta. Kiinnostus sosiaalisiin kontakteihin, työhön ja harrastuksiin vanhenee. Muiden ihmisten yrittämällä rohkaisulla ei ole vaikutusta. Jopa positiiviset kokemukset eivät paranna mielialaa. Kaikki näyttää heille toivottomalta, joten jotkut menettävät haluaan elää.
Luettomuus ja väsymys: Päivittäisten tehtävien selviytyminen on vaikeaa tai jopa mahdotonta masentuneille. He tuntevat jatkuvan henkisesti ja fyysisesti uupuneina. Jopa aamusta nousemisesta tulee feat, joten jotkut ihmiset eivät poistu sängystä masennuksensa vuoksi. Väsymys muuttuu normaaliksi.
Masennuksen sivuvaikutukset
Masennukseen tyypillisiä ovat myös seuraavat toissijaiset oireet:
- vahva itseluottamus
- Syyllisyys ja itsensä syyllisyys
- Keskittymis- ja huomiohäiriöt
- äärimmäinen unentarve tai unettomuus
- voimakas levottomuus ja sisäinen levottomuus
- Seksuaalisen kiinnostuksen menetys
Masennusoireet miehillä
Miehillä masennus diagnosoidaan harvemmin. Osittain se johtuu siitä, että he ilmaisevat itsensä usein eri tavalla kuin masennuksella olevat naiset. Aggressio, vaikea ärtyneisyys, alhainen impulssinhallinta ja matala stressitoleranssi ovat yleisiä sivuvaikutuksia. He ottavat enemmän riskejä kuin tavallisesti, esimerkiksi ajavat autoja liian nopeasti. Usein he kuluttavat enemmän alkoholia kuin tavallisesti tai tupakoivat enemmän. He moittivat toisiaan ja ovat tyytymättömiä itseensä ja maailmaan. Yksi syy voisi olla se, että he kokevat masennuksen heikot ja miehettömät tunteet ja elävät siksi eri tavalla.
Huomio, itsemurha!
Negatiivisista ajatuksista voi tulla niin voimakkaita vakavassa masennuksessa, että itsemurha-ajatuksia syntyy. Joillakin masennustilanteilla itsemurhariski on erittäin korkea. Noin 10–15 prosenttia masennuspotilaista kuolee itsemurhasta.
Pyydä apua! Jos ajattelet itsemurhaa tai uskot, että asia voisi olla esimerkiksi jonkun sukulaisen kanssa, etsi apua epäröimättä. Näennäisesti toivoton tilanne on masennusoire, joka voidaan voittaa oikealla tuella. Ensiapu masennuksesta ja itsemurha-ajatuksista valtakunnallisesti puhelinneuvonnassa numeroilla 0800-1110111 ja 0800-1110222. Tämä on anonyymi, ilmainen ja saatavissa ympäri vuorokauden. Saksalainen Depressionsliga tarjoaa omaehtoisia ryhmiä osoitteessa www.depressionsliga.de.
Itsetesti masennuksesta
Onko sinulla käsitys, että saatat kärsiä masennuksesta? Tärkeitä huomautuksia annetaan online-itsetesteillä, kuten tunnetulla Goldbergin testillä, jonka on kehittänyt psykiatri Ivan K. Goldberg. Tärkeää: Tällainen itsetesti ei voi korvata lääkärin tai terapeutin diagnoosia. Muista hakea apua, jos testi antaa tämän suosituksen.
Fyysiset oireet masennuksessa
Masennus liittyy usein fyysisiin valituksiin, joilla ei ole tunnistettavissa olevaa orgaanista syytä. Sellaisia oireita kutsutaan somaattisiksi. Tyypillisiä fyysisiä oireita ovat:
- sydämen ja verisuoniston vaurioita
- Pään ja selän kiput
- Vatsa- ja suolen ongelmat,
- unihäiriöt
- ruokahaluttomuus
- harvinainen myös voimakkaampi ruokahalu
- aamulla alhainen
- seksuaalinen vastenmielisyys
somatisaatiohäiriön
Joskus fyysiset oireet ovat niin näkyviä, että masennusta ei tunnisteta välittömästi. Lääkärit puhuvat sitten somaattisesta oireyhtymästä. Fyysiset oireet ilmenevät vaiheittain ja häviävät masennuksen hoidolla.
Jos lääkäri ei löydä orgaanista syytä oireille, hän voi paljastaa piilotetun masennuksen todellisena syynä esittämällä kysymyksiä. Jos niin, hän diagnosoi ns. Somatization häiriön. Tämä ei tarkoita, että potilaat vain kuvittelisivat oireita, vaan vain, että masennus ilmenee fyysisessä muodossa.
Masennuksen harhaa ja hallusinaatioita
Suureen masennusjaksoon liittyy toisinaan harhaluuloja ja hallusinaatioita. Esimerkiksi potilaat kärsivät vainollisista harhaista tai pakkomielteellisistä ajatuksista. Tällaisia harhaisia masennuksia on erityisen vaikea hoitaa. Masennuslääkkeiden lisäksi käytetään myös psykoosilääkkeitä.
Surua vai masennusta?
Masennusoireet voivat olla samanlaisia kuin syvän surun. Mutta on ratkaisevia eroja. Tähän sisältyy myös se, että toisin kuin surman aiheuttama masennus, masentunut mieliala ei aina pysy samana. Suurin osa suruistaan menetyksestä huolimatta pystyy nauramaan ja tuntemaan iloa niiden välillä. Ihmiset eivät voi tehdä sitä masennuksen kanssa.
Lisäksi suruttajien mieliala paranee yleensä ajan myötä. Suru voi toistua äkillisesti menetyksen ajatuksen takia. Mutta vähitellen surullinen ihminen nauttii yhä enemmän kauniista kokemuksista. Ystävien ja perheen tuki voi olla lohdutus hänelle. Joissakin tapauksissa surureaktio muuttuu kuitenkin masennukseksi.
Masennus – hoito
Jokaisella kolmannella ihmisellä kehittyy masennus elämänsä aikana, tilastojen mukaan. Nopea hoito on tällöin tärkeä, koska sairastuneet kärsivät suuresti sairaudestaan. Lisäksi hoito tulee vaikeammaksi ja taudin kroonisen lisääntymisen riski kasvaa.
Taudin vakavuudesta riippuen masennusta hoidetaan yleensä psykoterapialla, masennuslääkkeillä tai näiden yhdistelmällä. Yhdistelmähoito on erityisesti tarkoitettu krooniseen ja toistuvaan masennukseen. Jopa vakava masennus, asiantuntijat suosittelevat molempien hoitomenetelmien yhdistelmää.
Masennuksen psykoterapia
Masennuksella oleville ihmisille on monia psykoterapeuttisia tarjouksia. Kassa kattaa kuitenkin tällä hetkellä vain kognitiivisen käyttäytymishoidon ja ns. Psykodynaamisten psykoterapioiden kustannukset.
psykoterapia
Psykoterapia vaatii potilaan kärsivällisyyttä ja sitoutumista kuukausien ajan. Kuitenkin ne, jotka ovat mukana, voivat usein saada masennuksensa pitkällä tähtäimellä ja parantaa yleistä psykologista vakauttaan.
Kognitiivinen käyttäytymisterapia
Kognitiivisessa käyttäytymisterapiassa potilas etsii terapeutin avustuksella tapoja selvittää masennus. Negatiiviset ajatukset, mallit ja uskomukset paljastetaan muun muassa, tarkistetaan niiden oikeellisuudesta ja korvataan tarvittaessa uusilla, positiivisemmilla ajattelutavoilla.
Psykodynaaminen psykoterapia
Psykodynaaminen psykoterapia perustuu ajatukseen, että masennuksen laukaisevat usein menetys ja sietävät kokemukset, joita ei voida käsitellä kunnolla. Ne tulee käsitellä hoidon aikana. Psykodynaamiset psykoterapiat sisältävät klassisen psykoanalyysin sekä syvän psykologisen psykoterapian.
Muun tyyppinen masennuksen psykoterapia
Henkilöiden välinen terapia (IPT) on lyhytaikainen hoito, joka on kehitetty erityisesti masennuksen hoitoon. Hän yhdistää terapeuttiset käsitteet käyttäytymishoidosta ja psykodynaamisesta terapiasta. Tärkeä terapeuttinen tavoite on oppia taitoja ja strategioita sellaisten konfliktien käsittelemiseksi, jotka edistävät masennuksen alkamista tai ylläpitämistä.
Rahastot eivät kuitenkaan vielä kata ITP: n kustannuksia. Tämä pätee myös muihin hoidon muotoihin, kuten systeemiseen terapiaan, perheterapiaan, Gestalt-terapiaan tai taideterapiaan. Niitä tarjotaan kuitenkin usein tukitoimenpiteinä stabiilissa hoidossa.
Tämä pätee myös täydentäviin terapeuttisiin toimenpiteisiin, kuten psykopedagogiikka, toimintaterapia, sukulaisryhmät, rentoutustekniikoiden oppiminen sekä kehon ja liikkeen hoitomuodot.
Masennus: lääkehoito
Masennuslääkkeet voivat onnistuneesti hoitaa masennuksen oireita. Vaikutus kuitenkin astuu usein vasta viikkojen kuluttua. Lääkkeet määrätään yleensä vakavampaan masennukseen tai kun potilas vastustaa psykoterapiaa.
Ei kuitenkaan ole mitään takeita siitä, että lääkkeet tuottavat toivotun vaikutuksen. Jokainen ihminen reagoi aktiivisesti vaikuttaviin aineisiin eri tavoin: toiset hyötyvät suuresti, toiset eivät juuri toimi tai potilaat kokevat erityisesti sivuvaikutukset.
Jos lääkitys lopetetaan, on uusiutumisen riski – varsinkin jos se tapahtuu äkillisesti. Siksi älä lopeta masennuslääkkeiden käyttöä itse, vaan keskustele toimenpiteestä lääkärisi kanssa!
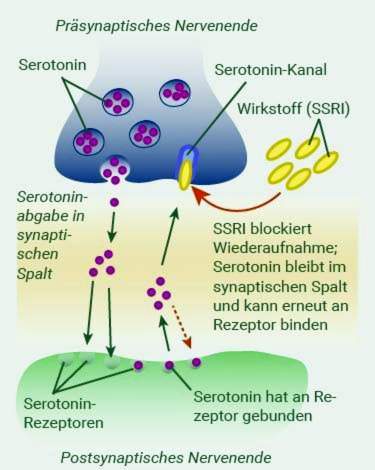
Selektiiviset serotoniinin takaisinoton estäjät (SSRI)
Selektiivisiä serotoniinin takaisinoton estäjiä (SSRI) tai serotoniinin nopinepinefriinin takaisinoton estäjiä (SNRI) käytetään tällä hetkellä masennuksen hoitoon. Ne lisäävät ”onnellisuushormonin” serotoniinitasoa aivoissa ja niillä on mielialaa parantava vaikutus. Lääkkeillä on huomattavasti vähemmän sivuvaikutuksia kuin vanhemmilla lääkkeillä. Tyypillisiä sivuvaikutuksia ovat pahoinvointi, sisäinen levottomuus ja seksuaalinen toimintahäiriö.
Trisykliset masennuslääkkeet
Trisykliset masennuslääkkeet ovat vanhimpia masennukseen käytettäviä lääkkeitä. Niillä on kuitenkin voimakkaita sivuvaikutuksia, kuten suun kuivuminen, vapina, väsymys ja ummetus. Erityisesti vanhemmilla ihmisillä voi esiintyä myös sydämen rytmihäiriöitä ja lisääntynyttä sykettä. Trisyklisiä masennuslääkkeitä määrätään siis melkein vain, jos uudemmat lääkkeet eivät toimi.
Monoamiinioksidaasin estäjät
Monoaminioksidaasin estäjiä (MAO) on käytetty pitkään masennusta vastaan. Niillä on samanlaisia sivuvaikutuksia kuin trisyklisillä masennuslääkkeillä. Erityistä varovaisuutta on noudatettava tranyylisypromiinin suhteen. Tämä ainesosa vaatii tiukkaa matalaa tyramiini dieettiä. Tyramiini sisältyy esimerkiksi maitotuotteisiin, viineihin ja makkaroihin. Jos potilas ei välttää tyramiinirikkaita ruokia, voi esiintyä vakavia haittavaikutuksia, kuten verenpainetauti.
Muut masennuslääkkeet
Vaikka litium ei ole klassinen masennuslääke, sitä käytetään usein mielialan vakauttajana masennuksessa. Sen pitäisi myös vähentää itsemurhan riskiä.
Mäkikuisma on rohdosvalmiste, joka voi auttaa erityisesti lievässä tai kohtalaisessa masennuksessa. Yhteisvaikutukset muiden lääkkeiden kanssa ovat ongelmallisia. Esimerkiksi, se vähentää ehkäisyhormonivalmisteiden vaikutuksia.
sähköhoidon
Sähkökouristushoidon avulla voidaan hoitaa monissa tapauksissa masennus, jossa lääkitys ja psykoterapia epäonnistuvat. Virtaimpulssien lyhyessä anestesiassa laukaisee lyhyt ”epileptinen kohtaus”. Tämä ajatus voi olla pelottava. Itse asiassa potilas ei ole tietoinen toimenpiteestä ja riskit ovat pienet.
vaha terapia
Wake-terapiaa varten potilaiden on pysyttävä hereillä yön jälkipuoliskolla tai koko yön. Vaikka tämä menetelmä ei voi parantaa masennusta, se voi väliaikaisesti lievittää oireita. Potilaat tuntevat olonsa hyväksi ensimmäistä kertaa pitkään, jos vain lyhyen aikaa. Tämä ei ole vain valtava helpotus, vaan antaa heille myös toivoa voittaa masennus.
Masennus – apua omaapuun
Viimeaikaiset tutkimukset ovat tulleet siihen tulokseen, että myös aputarjoukset ilman suoraa terapeutin yhteyttä voivat olla hyödyllisiä. Yksi mahdollisuus on ohjeet itseapua varten. Ne, joita asia koskee, voivat lukea itselleen paljon tietoa ja olla vain satunnaisesti yhteydessä heitä tukevaan asiantuntijaan. Tämä voi auttaa esimerkiksi ylittämään odotusjakson hoitoon saakka.
Internet-pohjaiset terapiat ja sovellukset
Toinen vaihtoehto on ammatillinen neuvonta Internetissä. Hoito suoritetaan erityisellä tietokoneohjelmalla. Samaan aikaan on olemassa myös ns. Masennussovelluksia ja chatboteja, jotka helpottavat masennuksen hallintaa. Ne perustuvat kognitiiviseen käyttäytymisterapiaan.
Urheilu masennuslääkkeenä
Talosta, masennuksesta! Masennuksen hoidossa asiantuntijat suosittelevat myös säännöllistä fyysistä harjoittelua. Tämä voi vähentää masennusoireita merkittävästi – sekä lyhyellä että pitkällä aikavälillä. Itse asiassa säännöllinen liikunta voi toimia yhtä hyvin kuin masennuslääke. Selityksiä ovat stressin vähentäminen ja mahdollisesti lähettiaineiden, kuten serotoniinin ja norepinefriinin, muutos.
Urheilun psykologisella vaikutuksella voi kuitenkin olla vielä suurempi vaikutus: Potilaat tulevat lukemattomuuden ja vetäytymisen kierteestä. He kokevat voivansa tehdä jotain oman emotionaalisen hyvinvointinsa vuoksi. Itsetuntoa vahvistetaan ja toivottomuutta tukahdutetaan. Ryhmän urheilijat hyötyvät myös yhteisöllisyyden ja sosiaalisen yhteyden tunteesta, joka yleensä masentuu yhä vähemmän.
Masennushoidon sairaala- tai avohoito?
Lievä tai kohtalainen masennusvaihe voidaan usein hoitaa avohoidolla. Sairaalahoito klinikalla on välttämätöntä etenkin vakavan masennuksen varalta. Lääkitys, erilaiset psykoterapeuttiset hoidot ja tehohoito klinikalla auttavat potilasta palaamaan jäsenneltyyn päivittäiseen rutiiniin.
Jos itsemurhariski on suuri, myös masennuslääkärit voidaan päästä klinikalle heidän tahtoaan vastaan.
Masentuneiden sukulaisten käsittely
Onko sinulla käsitys, että läheinen henkilö kärsii masennuksesta? Sitten sinun tulisi rohkaista häntä puhumaan asiasta lääkärin kanssa. Jos asianomaiselta puuttuu motivaatio, saatat pystyä ottamaan organisaation haltuun ja mahdollisesti jopa seuraamaan sitä. On tärkeää toimia nopeasti! Koska masennus ei yleensä katoa itsestään. Sen taipumus pahenee, jos sitä jätetään käsittelemättä.
Mutta huolehdi myös itsestäsi: masentuneen sukulaisen tukeminen on erittäin väsyttävää. Synkkä ilmapiiri, luettomuus ja kiinnostuksen menetys – jopa kumppaneille, perheenjäsenille ja ystäville – voivat vaikuttaa omiin elämänhaluihisi paljon. Yleensä suhde perustuu molemminpuoliseen antamiseen ja ottamiseen. Mutta nyt sinun on annettava kärsivällisyyttä, huomiota ja tukea saamatta paljon takaisin. Ja ehkä ilman, että tilanne paranee nopeasti.
Tämä on stressaavaa ja turhauttavaa. Siksi on normaalia, että sukulaiset tuntevat avuttomia ja avuliaita tunteen syyllisyyttään. Tunnusta nämä tunteet. Tauti ei koske vain sukulaistasi, vaan myös sinä!
Perheenjäseninä heidän tulisi siis hakea apua. Ensin selvitetään masennuksen kliininen kuva. Taudin taustan ja mekanismien syvällinen ymmärtäminen on erittäin tärkeää taudin asianmukaisessa hallinnassa. Vasta sitten voit ymmärtää, että masentunut henkilö ei pysty vetämään itseään yhteen ja että rohkaisuyritykset eivät voi auttaa.
Avustusistunnot antavat myös perheen tukiryhmiä. Tarjoukset löytyvät Psyykkisesti sairaiden sukulaisten liitto e.V. osoitteessa www.bapk.de.
Mitä voit tehdä auttaaksesi rakkaitasi ja suojautua itsesi uupumiselta, lue tekstistä Masennus – sukulaiset.
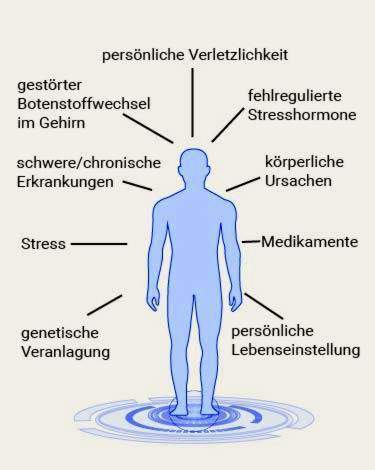
Masennus: syyt ja riskitekijät
Masennuksen kehittymistä ei vieläkään täysin ymmärretä. Oletetaan kuitenkin, että vuorovaikutuksessa on aina useita tekijöitä – sisäisiä ja ulkoisia. Näitä ovat biologiset, geneettiset ja psykososiaaliset laukaisevat tekijät. Eri tekijöiden vaikutuksen suuruus vaihtelee tapauskohtaisesti.
Geneettiset vaikutteet
Kaksoset ja adoptio-tutkimukset ovat osoittaneet, että masennuksella on myös geneettinen juuri. Masennuksen riski on suurempi, jos muut verisukulaiset ovat jo sairaita. Tämä on erityisen totta, kun he sairastuivat varhaisessa iässä.
Esimerkiksi, jos identtiset kaksoset kärsivät masennuksesta, toisella kehittyy masennus noin 40 prosentilla tapauksista. Dizygotic-kaksosissa tämä tapahtuu noin puoleen niin usein, joten 20 prosentissa tapauksista. Masennus on tietyssä määrin periytyvä.
Haavoittuvuus – alttius masennukselle
Haavoittuvuus kuvaa sitä, kuinka haavoittuvainen henkilö on mielenterveyden häiriöön.
Pienet stressit voivat aiheuttaa masennusta ihmisille, joilla on suuri haavoittuvuus. Mutta jos haavoittuvuus on alhainen, ihmiset selviävät hyvin stressaavista tapahtumista. Sellaisia ihmisiä kutsutaan joustaviksi, niin joustaviksi. Masennus ei ole vain kuormituksen objektiivinen vakavuus.
Merkittävällä vaikutuksella on myös kokemus, jonka ihminen on antanut elämässään. Esimerkiksi ihmisillä, joilla on lapsuudessaan ollut traumaattisia kokemuksia, kuten väärinkäyttö tai laiminlyönti, on erityisen suuri riski masennuksen kehittymiseen. On kuitenkin myös ratkaisevaa, mitä taitoja ihminen on hankkinut selviytymään stressitilanteista.
Häiriintynyt messenger-aineenvaihdunta aivoissa
Aivojen hermosolut kommunikoivat keskenään sähköimpulssien ja lähettiaineiden, ns. Välittäjäaineiden, kautta. On todisteita siitä, että tämä niin kutsuttu aivojen aineenvaihdunta muuttuu masennuksen aikana.
Esimerkiksi aivokudoksen häiriintynyt noradrenaliini- tai serotoniinitaso voi olla vastuussa masennuksesta. Jos nämä eivät ole tasapainossa, tämä häiritsee hermosolujen välistä vaihtoa. Ja se puolestaan vaikuttaa tunteisiin ja ajatuksiin negatiivisesti.
Se tosiasia, että aivojen välittäjät lähettävät tosiasiallisesti roolia masennuksessa, tukevat masennuslääkkeiden, kuten serotoniinin takaisinoton estäjien, vaikutukset. Tämä hypoteesi ei kuitenkaan selitä miksi lääkkeiden toiminta kestää yleensä viikkoja.
Väärin säännellyt stressihormonit
Muut selitykset viittaavat stressihormonien, adrenaliinin, norepinefriinin ja kortisolin, epäsääntelyyn masennuksen varalta. Erityisesti masentuneilla ihmisillä on havaittu kohonnut kortisolitaso. Tämä voi olla masennuksen laukaista, mutta myös seurausta siitä.
Stressi laukaisevana
Itse asiassa tiedetään, että stressillä on ratkaiseva merkitys masennuksen puhkeamisessa. Toisaalta masennus aiheuttaa itse stressiä. Esimerkiksi elämänlaadun heikkenemisestä, mutta myös silloin, kun ammattia ei voida enää harjoittaa tai jännitteitä sosiaalisessa ympäristössä esiintyy.
Joihinkin eläviin jänisiin liittyy sinänsä lisääntynyt stressi. Näitä ovat esimerkiksi murrosikä tai eläkkeeseen pääsy. Tällaisissa vaiheissa masennuksen riski kasvaa.
Jopa dramaattiset elämätapahtumat ovat stressaavia. Niihin sisältyy kielteisiä kokemuksia, kuten työn menetys, eroaminen tai vakava sairaus. Jopa positiiviset tapahtumat aiheuttavat stressiä: Jopa ylennyksellä lapsen syntyminen tai häät lisäävät masennuksen todennäköisyyttä.
Itse asiassa masennuksella olevat ihmiset ilmoittavat usein vaikeista tapahtumista ennen taudin puhkeamista. Monissa tapauksissa masennus ilmestyy myös tyhjästä.
Negatiiviset ajattelumallit
Se ei aina ole kohtalo tai geenit: Henkilökohtainen suhtautuminen elämään vaikuttaa masennuksen riskiin. Ihmiset, jotka ajattelevat huonosti itseään ja maailmaa ja näkevät tulevaisuuden mustana, sairastuvat todennäköisemmin. Hyvä itsetunto ja optimismi suojaavat kuitenkin masennukselta. Voit tehdä asialle jotain: negatiiviset ajattelutavat ja ideat voidaan muuttaa positiivisesti sopivien harjoitusten avulla.
Naisten sukupuoli
Naiset kärsivät masennuksesta noin kaksi kertaa todennäköisemmin kuin miehet. Yksi mahdollinen selitys on, että naiset ovat alttiimpia hormonaalisille heilahteluille, kuten kuukautisille.
Voimakkaat hormonaaliset muutokset tuovat mukanaan myös raskauden, joka johtaa raskauden masennukseen joillakin naisilla. Niin kutsuttu synnytyksen jälkeinen masennus tai synnytyksen jälkeinen masennus vaikuttaa myös moniin naisiin.
Matala sosioekonominen asema on myös masennuksen riskitekijä – ja köyhyydessä enemmän naisia kuin miehiä.
Lisäksi masennus havaitaan harvemmin miehillä. Jotkut pelkäävät osoittaa heikkoutta ja etsiä apua. Mutta heillä on myös epätyypillisiä oireita, kuten aggressiivinen ja liiallinen käyttäytyminen.
Fyysiset sairaudet ja masennus
Jotkut fyysiset sairaudet voivat myös vaikuttaa masennukseen. Erityisesti aivosairaudet ja hormonaaliset häiriöt, kuten kilpirauhasen vajaatoiminta tai liikatoiminta, vaikuttavat tunnemaailmaan. Esimerkiksi Cushingin oireyhtymässä lisämunuaiskuoressa vapautuu liikaa kortisolia. Seuraus on usein masennusvaihe.
Raskaat ja krooniset sairaudet ovat myös jatkuva rasitus psyykelle. Siksi ihmisillä, jotka kärsivät syövästä, vakavista sydän- ja verisuonisairauksista, mutta myös diabetestä, kehittyy usein masennus. On myös mahdollista, että hoidossa käytettävät tai sairauteen liittyvät fysiologiset prosessit lisäävät masennuksen riskiä.
Toisaalta masennus voi vaikuttaa haitallisesti tällaisten sairauksien kulkuun tai joissain tapauksissa edistää niiden kehitystä. Tällaisilla fyysisten ja psyykkisten sairauksien yhdistelmällä on aina tärkeää käsitellä henkisiä ja fyysisiä kärsimyksiä tasa-arvoisesti.
Masennus ja somatoformiset häiriöt
Lisäksi masennukset suosivat ns. Somatoformisia häiriöitä. Nämä ovat kroonisia valituksia, joille ei löydy orgaanista syytä. Näihin sisältyy ennen kaikkea kipua, esimerkiksi selässä, vatsassa tai nivelissä. Mutta myös ruoansulatushäiriöt, sydän- tai hengitysvaikeudet voivat olla somatoformeja.
Muita mielenterveysongelmia
Masennuksella olevat ihmiset kärsivät usein muista mielenterveyden häiriöistä. Jälleen on tärkeää tunnistaa molemmat sairaudet ja käsitellä niitä vastaavasti. Näitä ovat
- ahdistuneisuushäiriöt
- pakko-oireinen häiriö
- alkoholismi
- persoonallisuushäiriöt
- syömishäiriöt
Talvilama: valon puute laukaisejana
Jotkut ihmiset ovat masentuneita vain pimeänä vuodenaikana – mutta joka vuosi. Talvilaman masennus on yksi vuodenaikojen afektiivisista häiriöistä (SAD = vuodenajan vaikuttavat häiriöt). Oireet, kuten ajomatkan puute, kiinnostuksen menetys ja masennus, ovat pitkälti samanlaisia kuin klassisen masennuksen oireet, mutta ovat yleensä lieviä. Witerdepression tyypillisiä tyyppejä ovat myös selvä unentarve ja makeisten himo. Siksi talvilaman aiheuttamat ihmiset painostavat yleensä talvikuukausina.
Häiriön syyn ajatellaan olevan päivänvalon puute, johon jotkut ihmiset ovat erityisen herkkiä. Pimeässä keho vapauttaa suuria määriä unhormonia melatoniinia. Tämä hormoni paitsi väsyttää myös masentaa mielialaa.

Tärkein terapia talvilaman ehkäisyssä ja hoidossa on valohoito. Se vähentää masennusvaiheita, etenkin talvilaman aikana. Tätä tarkoitusta varten potilas istuu kaksi viikkoa ennen auringonnousua ja auringonlaskun jälkeen 30–60 minuuttia laitteen edessä, joka säteilee voimakasta keinotekoista päivänvaloa. Jos tämä ei riitä, lisälääkkeet ja psykoterapia voivat auttaa.
Jos haluat tietää enemmän aiheesta, lue nyt artikkeli Talvilama.
Lääkkeet
Tiettyjen lääkkeiden käyttö voi myös vaikuttaa mielialaan. Näihin kuuluvat sydänlääkkeet, kuten beetasalpaajat, mutta myös kortisoni ja vastaavat aineet, hormonaaliset ehkäisyvalmisteet ja jotkut neurologiset lääkkeet, kuten epilepsialääkkeet ja Parkinsonin lääkkeet.
Jopa huumeet, kuten alkoholi, kannabis ja muut psyykeihin vaikuttavat aineet, voivat suosia masennuksen puhkeamista.
Kuka kärsii masennuksesta?
Ihmiset voivat saada masennuksen missä iässä tahansa. Liittovaltion terveystutkimuksen mukaan Saksassa noin kolme miljoonaa ihmistä kärsii masennuksesta. Masennus on niin yleistä – ja ne voivat koskea ketään.
Lasten ja nuorten masennus
Masennus vaikuttaa myös nuoriin: noin yksi – kaksi prosenttia esiopetuksessa ja ala-asteella käyvistä lapsista ja 3–10 prosenttia nuorista kärsii siitä. Harvoissa tapauksissa jopa hyvin pienet lapset sairastuvat. Lapsilla masennusta ei kuitenkaan tunnisteta usein.
Kuinka masennus ilmenee lapsilla? Oireet, kuten suru ja vieroitus, luokitellaan lapsilla nopeasti luonnollisesti esiintyväksi yliherkkyydeksi. Masennus on myös usein erilainen lapsilla kuin aikuisilla. Jotkut saavat tantrumia, toiset ovat erittäin hellä. Jopa pienempiäkin lapsia on usein vaikea kuvailla tunteitaan. Sitten he valittavat esimerkiksi vatsakipua tai päänsärkyä, vaikka sielu todella kärsii.
Teini-ikäisten melankoliaa ja mielialaa pidetään myös tämän kehitysvaiheen normaaleina sivuvaikutuksina. Näin voi todella olla, mutta syy ei ole harvoin myös hoitoa vaativa masennus. Koska murrosikä hormonaalisen turbulenssin ja stressin aiheuttaman murron aikana tekee nuoret erityisen alttiiksi masennukselle.
Relapsiota on erityisen paljon masennuksen saaneilla lapsilla ja murrosikäisillä. Koska psyykkinen häiriö voi pysyvästi muuttaa aivojen toimintoja, jotka ovat edelleen kehittymässä. Siksi nopea ja tehokas terapia on erityisen tärkeä nuorille. Apua voidaan antaa lasten ja nuorten erikoistuneille psykoterapeutteille. Kognitiivisen käyttäytymishoidon lisäksi perheterapia, johon sisältyy perheympäristö, voi olla hyödyllinen. Pienille lapsille on tarjolla leikkoterapia.
Jos haluat tietää enemmän siitä, miten masennus ilmenee lapsilla ja murrosikäisillä ja kuinka auttaa heitä, lue artikkeli Lasten ja nuorten masennus.
ikä masennus
Monille ihmisille ikääntyminen on prosessi, johon liittyy ensisijaisesti tappioita: työeläkkeelle siirtyminen johtaa moniin tyhjyyteen ja tunteeseen, että heitä ei enää tarvita. Kumppani tai hyvät ystävät kuolevat. Fyysinen kunto heikkenee ja sairauksia esiintyy. Kaikki nämä muutokset rasittavat ja aiheuttavat stressiä. Siksi masennuksen riski kasvaa iän myötä. Noin 15 prosenttia yli 65-vuotiaista kärsii siitä. Mutta tämä jätetään usein huomiotta: 40 prosenttia ikäisestä masennuksesta pysyy diagnosoimattomana.
Sosiaalinen vetäytyminen, uupumus ja masennus tulkitaan nopeasti väärin luonnollisten ikääntymisprosessien seurauksena. Jopa sellaiset oireet kuin keskittymiskyvyn puuttuminen ja unohduisuus luokitellaan usein raskaasti alkavaan seniili dementiaan.
Se voidaan ottaa talteen sopivan hoidon avulla jopa jo iässä. Zur Therapie der Altersdepression eignen sich Antidepressiva ebenso wie eine Psychotherapie.
Wenn Sie mehr darüber erfahren möchten, wie sich Depressionen bei alten Menschen äußern und was man dagegen tun kann, lesen Sie den Beitrag Altersdepression.
Depression: Untersuchungen und Diagnose
Fürchten Sie an einer Depression zu leiden, sollten Sie dringend einen Arzt, Psychiater oder Psychotherapeuten kontaktieren. Eine Depression ist eine ernstzunehmende Erkrankung, die möglichst frühzeitig behandelt werden sollte. Je eher die Therapie beginnt, desto besser stehen die Heilungschancen.
Untersuchungen zur Depression
Als ersten Ansprechpartner können Sie Ihren Hausarzt aufsuchen. Dieser kann aufgrund von körperlichen Untersuchungen und einem ausführlichen Gespräch den Verdacht überprüfen. Folgende Fragen könnte der Hausarzt Ihnen in einem Erstgespräch stellen. Sie zielen auf Symptome ab, die typisch für Depressionen sind.
- War Ihre Stimmung in den letzten Wochen oft niedergeschlagen oder gedrückt?
- Haben Sie sich in letzter Zeit oft freudlos gefühlt?
- Waren Sie in letzter Zeit häufig antriebslos und müde?
- Hatten Sie in letzter Zeit gehäuft Selbstzweifel, Schuldgefühle oder negative Gedanken?
- Leiden Sie unter Schlafstörungen?
- Hatten Sie in letzter Zeit Schwierigkeiten, sich zu konzentrieren?
- Hat sich in letzter Zeit Ihr Appetit verändert?
- Wie lange dauern diese Symptome schon an?
Körperliche Auslöser
Schwieriger ist die Diagnose, wenn vor allem körperliche Symptome im Vordergrund stehen. Viele Patienten klagen über Kopf-, Rücken- oder Bauchschmerzen sowie Herz-Kreislauf-Probleme. Über körperliche Symptome zu reden, fällt vielen leichter, da diese gesellschaftlich akzeptierter sind als psychische Erkrankungen. Vor allem Männer betonen häufig stärker die körperlichen Anzeichen und gehen weniger auf ihre seelischen Symptome ein.
Körperliche Untersuchungen
Körperliche Ursachen der Symptome lassen sich anhand verschiedener Untersuchungen ausschließen. Dazu gehört eine Blutuntersuchung, unter Umständen auch eine Computertomografie (CT) des Gehirns. Denn auch ein niedriger Blutzuckerspiegel, Mangel an Vitamin B12, eine Demenz, eine Schilddrüsenunterfunktion sowie Veränderungen im Gehirn können depressive Symptome auslösen.
Die Diagnose Depression ist unwahrscheinlich, wenn manische Phasen auftreten, die eher auf eine Bipolare Störung hinweisen. Zudem kann auch ein Missbrauch von psychoaktiven Substanzen, beispielsweise Drogen, Symptome verursachen, die sonst an eine Depression denken lassen würden..
Bestätigt sich der Verdacht der Depressionserkrankung, wird der Arzt den Patienten an eine spezialisierte Klinik oder einen ambulanten Psychiater oder Psychotherapeuten überweisen.
Depressionen und andere Erkrankungen
Depressionen treten häufig in Kombination mit verschiedenen anderen psychischen Krankheiten und Störungen auf. Es ist wichtig, diese bei Depressiven zu erkennen. Denn die Therapie kann nur dann erfolgreich sein, wenn auch die anderen seelischen Probleme behandelt werden. Zu den seelischen Begleiterkrankungen von Depressionen gehören:
- Angst- oder Panikstörungen
- Suchterkrankungen
- syömishäiriöt
- Persönlichkeitsstörungen
- Demenzerkrankungen
Auch manche körperlichen Krankheiten gehen häufig mit Depressionen einher. Dabei scheinen körperliche und psychische Belastung sich gegenseitig zu verstärken. Dazu zählen vor allem
- Herz-Kreislauf-Erkrankungen
- Diabetes
Diagnose Depression
Die Diagnose einer behandlungsbedürftigen (klinischen) Depression erfolgt nach Ausschluss anderer Ursachen auf Basis der Internationalen Klassifikation von Krankheiten, ICD 10. Depressionen werden attestiert, wenn der Patient mindestens zwei der drei Hauptsymptome (depressive Stimmung, Intersaen- und Freudverlust, Antriebslosigkeit) und eines der Nebensymptome über mehr als zwei Wochen zeigt. Depressionen werden abhängig von der Zahl und der schwere der Symptome in drei Schweregrade eingeteilt: leicht, mittel und schwer (Major Depression).
Depression – Definitionen und Begriffsklärungen
Was man unter einer Depression versteht, hat sich im Laufe der Zeit mehrfach grundlegend verändert. Da auch veraltete Vorstellungen von Depression noch vielfach gebräuchlich sind, ist das verwirrend.
Definition der Depression heute
Experten klassifizieren heute eine depressive Episode nach ihrem Schweregrad und Verlauf als leichte, mittelschwere oder schwere Depression.
Von einer depressiven Episode spricht man, wenn mindestens über die Dauer von zwei Wochen zwei der drei Hauptsymptome (Niedergeschlagenheit, Interessenverlust und verminderter Antrieb) und zwei der sieben Zusatzsymptome (beispielsweise Schuldgefühle, Schlafstörungen oder Konzentrationsprobleme) auftreten. Im englischsprachigen Raum wird die depressive Episode als „major depression“ bezeichnet.
Endogene und exogene Depression
Noch vor einigen Jahren hat man Depressionen abhängig von den vermuteten Ursachen unterteilt: in endogene und exogene Depressionen. Diese Begriffe sind heute in der Fachwelt nicht mehr üblich, aber sonst noch weit verbreitet.
Unter einer „endogenen Depression“ verstand man eine Depression ohne erkennbaren äußeren Auslöser oder organische Ursache. Erklärt wurde dies durch veränderte Stoffwechselprozesse im Gehirn, beispielsweise aufgrund einer entsprechenden genetischen Veranlagung.
Schien ein konkreter Auslöser erkennbar, sprach man von einer „exogenen Depression“. Häufig wurde auch der Begriff „reaktive Depression“ oder auch „depressive Reaktion“ verwendet. Wenn als Ursache einer reaktiven Depression eine seelische Belastung angenommen wurde, bezeichnete man dies als ”psychogene Depression“.
Depression oder Anpassungsstörung?
Heute spricht man von Anpassungsstörungen, wenn aktuelle seelische Belastungen eine Depression auslösen. Das kann der Tod eines geliebten Menschen oder Arbeitslosigkeit sein.
In solchen Fällen sind zwar depressive Symptome wie Trauer, Hoffnungslosigkeit und Antriebslosigkeit eine natürliche Reaktion. Bei manchen Menschen nehmen sie jedoch überhand. Häufig treten dann auch zusätzlich Störungen im Sozialverhalten auf.
Die Symptome einer Anpassungsstörung klingen meist spätestens nach sechs Monaten wieder ab. Die Störung kann jedoch auch in eine langfristige Depression übergehen.
Rezidivierende depressive Störung
Bei rund zwei Drittel der Patienten treten Depressionen wiederholt auf. Zwischen den Episoden können Monate liegen, aber auch viele Jahre.
Flackern die Depressionen immer wieder auf, ist das für die Patienten schwer zu ertragen. Ihr Leben wird stark eingeschränkt. Häufig können sie ihren Beruf nicht mehr ausüben. Auch ihre sozialen Beziehungen leiden unter den depressiven Phasen und können daran zerbrechen.
Je häufiger depressive Phasen auftreten, desto wahrscheinlicher wird ein weiterer Rückfall. Für Frauen ist die Wahrscheinlichkeit, dass die Depression wiederkehrt, höher als für Männer. Auch für Patienten, die jung oder erst im höheren Lebensalter an einer Depression erkranken, ist das Risiko erhöht.
Chronische Depressionen und Dysthymia
Bei manchen Menschen verläuft die Depression nicht in Phasen, sondern sie leiden durchgehend unter depressiven Symptomen. Allerdings sind die Beschwerden meist weniger stark ausgeprägt als bei einem episodischen Verlauf. Mediziner bezeichnen das dann als Dysthymia. Kennzeichnend ist, dass die Betroffenen über einen Zeitraum von mindestens zwei Jahren durchgängig oder regelmäßig unter depressiven Symptomen leiden.
Die möglichen Auslöser sind vielfältig. Untersuchungen zeigen jedoch, dass Patienten mit chronischen Depressionen häufiger als andere Depressionspatienten traumatische Erfahrungen wie Missbrauch gemacht haben.
Diese Form der Depression wird häufig nicht erkannt – sogar den Betroffenen selbst erscheint ihre niedergedrückte Stimmung inzwischen häufig normal. Das erschwert ihnen auch die Erkenntnis, tatsächlich krank zu sein. Trotzdem beeinträchtigt auch eine weniger starke chronische Depression erheblich Lebensqualität, Leistungsfähigkeit und soziale Beziehungen der Patienten. Sie sollte daher unbedingt behandelt werden. Auch hier kann eine Kognitive Verhaltenstherapie helfen. Noch wirksamer sind bei dieser Depressionsform aber Medikamente.
Wenn Sie mehr zum Thema Dysthymia erfahren möchten, wie sie sich auswirkt und was man dagegen tun kann, lesen Sie den Text Dysthymia.
Bipolare Störung
Sobald neben den depressiven auch manische Phasen auftauchen, liegt eine Bipolare Störung vor. Auch diese gehört zu den Affektiven Störungen, ist aber streng genommen keine Depression. Die Betroffenen pendeln dann zwischen zwei emotionalen Polen: Niedergeschlagenheit und Antriebslosigkeit einerseits und extremer Euphorie, Selbstüberschätzung und übertriebenem Aktionismus andererseits. Eine bipolare Störung ist oft schwerer zu behandeln als eine klassische Depression.
Agitierte Depression
Eine agitierte Depression äußert sich in ängstlicher Getriebenheit. Die Betroffenen laufen unruhig umher und klagen über Luftnot und Herzrasen. Eine agitierte Depression wird daher auch als „Jammerdepression“ bezeichnet.
Während Depressive sonst eher Schwierigkeiten haben, sich zu irgendeiner Handlung aufzuraffen, haben Menschen mit agitierter Depression einen ständigen Bewegungsdrang. Ihr Verhalten ist hektisch und ziellos.
Atypische Depression
Im Unterschied zur klassischen Ausprägung einer Depression lässt sich die Stimmung bei der atypischen Depression durch positive Ereignisse verbessern. Weitere Anzeichen sind gesteigerter Appetit und ein starkes Bedürfnis, tagsüber zu schlafen. Die Betroffenen geben sich häufig sehr theatralisch und sind leicht zu kränken.
Die atypische Depression ist nicht selten. Etwa 13 bis 36 Prozent der depressiven Patienten sind davon betroffen. Diese depressive Störung tritt überwiegend bei Frauen auf.
Depression: Krankheitsverlauf und Prognose
Depressionen verlaufen von individuell ganz unterschiedlich. Den meisten Menschen, die unter einer Depression leiden, kann aber durch eine konsequente Behandlung gut geholfen werden. Das gilt auch für ältere Menschen! Die Therapie ermöglicht es, depressive Episoden zu durchbrechen oder vollkommen abklingen zu lassen. Eine Depression heilen ist also möglich!
Unbehandelt ist die Wahrscheinlichkeit allerdings hoch, dass eine Depression über Monate oder Jahre bestehen bleibt. Das gilt insbesondere für schwere Depressionen. Je früher die Behandlung begonnen wird, desto besser sind die Aussichten.
Ein Drittel der Betroffenen erlebt nur einmal im Leben eine depressive Episode. Die Chancen dafür stehen besonders gut, wenn sie frühzeitig adäquat behandelt werden. Mit jedem Rückfall steigt allerdings die Wahrscheinlichkeit, dass weitere depressive Phasen auftreten. Besonders schwer zu heilen sind chronische Depressionen. Sie werden nicht selten zum lebenslangen Begleiter und bedürfen ständiger Behandlung.
Suizidrisiko bei Depressionen
Etwa zehn bis fünfzehn Prozent der Menschen mit Depressionen nehmen sich das Leben. Für Patienten mit einer chronischen oder sehr schweren Depression ist diese Gefahr besonders hoch.
Eine Komorbidität, beispielsweise mit einer Angststörung, erschwert oft die Behandlung der Depression. Bei Patienten, die zusätzlich an einer Angststörung leiden, entwickelt sich die Erkrankung häufig ungünstig. Ebenso ungünstig ist es, wenn eine Depression bereits in jungen Jahren auftritt, und wenn der Patient keine ausreichende eine soziale Unterstützung hat.
Lisätietoja
kirjasuosituksia
- Positives Denken lernen: Wie Sie durch positive Gedanken Ihr Wohlbefinden steigern Taschenbuch (Markus Pfeil, 2017, CreateSpace Independent Publishing Plattform)
suuntaviivat
- S3-Leitlinie und Nationale VersorgungsLeitlinie (NVL) „Unipolare Depression“ der Deutschen Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (Stand: 2015)
tukiryhmät
- Deutsche Depressionsliga e.V.
- Deutsche Depressionshilfe